Se entiende por relación de ayuda un intercambio humano y personal entre dos seres humanos. En este intercambio, uno de los interlocutores (en nuestro caso el profesional de atención domiciliaria) captará las necesidades del otro (la persona usuaria), con el fin de ayudarle a descubrir otras posibilidades de
percibir, aceptar y hacer frente a su situación actual.
La relación de ayuda busca cambios en la conducta de la persona, persiguiendo modificaciones que sean importantes para ella. Para lograr cambios duraderos,
el impulso tiene que venir de dentro.
En el caso de personas dependientes, los cambios buscados pueden traducirse en una actitud positiva ante la enfermedad y las situaciones de dependencia,
ayudando a integrar la experiencia en su propia vivencia, aceptando los límites, ayudando a aclarar aquellas situaciones que provocan miedo y sufrimiento, resolviendo los conflictos que pueden surgir en la persona, animando a luchar contra la enfermedad y no abandonarse a ella.
Podemos distinguir varias etapas en la dinámica de la relación de ayuda: etapas en la dinámica de la relación de ayuda:
• Configuración del encuentro personal: acogida y orientación. Esta fase se refiere a la recepción adecuada del usuario tanto en el ámbito físico como psicológico. Así en el ámbito físico se dan las características que debe tener el espacio físico, al igual que el aspecto, expresión, etc. que
debe tener el profesional para mostrar una sensación de acogida a la persona usuaria. En el ámbito psicológico se vuelve a hacer hincapié en la empatía, disponibilidad, etc. que debe mostrar el profesional.
• Exposición, clarificación e identificación del problema. El objetivo último de esta fase es definir el problema. Para ello es necesario que el profesional ponga en práctica la empatía, escucha activa, respeto, así como saber ayudar a la persona usuaria a concretarse en su problema y a comprometerse y responsabilizarse del tratamiento terapéutico.
Conviene también analizar las actitudes tanto positivas como negativas que puede mostrar la persona usuaria durante esta fase.
• Confrontación y reestructuración del problema. El profesional debe ayudar a la persona usuaria a cambiar su visión del problema y ver en
esta nueva visión perspectivas de solución, debe concienciar a la persona de que es la responsable de sus experiencias y vivencias, debe enseñarle a aceptar que existen problemas que no se pueden solucionar, etc. también se explican las actitudes que tanto el profesional como la persona atendida deben tener o evitar.
• Iniciación del plan de acción. Hace referencia a la decisión del diagnóstico, de los objetivos y la puesta en marcha de acciones encaminadas a la resolución de los problemas.
• La evaluación. Debe ser tanto una autoevaluación como una evaluación del proceso completo: ¿se cumplieron los objetivos?
• No saber qué decir ante determinadas situaciones y circunstancias.
• Miedos de los profesionales al enfrentarse ante determinadas circunstancias.
• Falta de comprensión y aceptación de la persona usuaria y de la manera de manifestar sus necesidades y su entendimiento de la enfermedad, especialmente cuando la persona procede de un entorno cultural diferente al imperante.
• Hacer nuestro el sufrimiento de la persona usuaria.
Uno de los riesgos psicológicos más presentes en la relación de ayuda es la aparición de un excesivo compromiso emotivo con la persona usuaria. Hay que saber “desconectar” al acabar nuestra intervención, evitando que las cuestiones relacionadas con el desarrollo de nuestro trabajo persistan una vez terminada nuestra labor, y que se manifiesten durante nuestra propia vida personal.
Otro riesgo presente es la aparición de lo conocido como Síndrome de Burn-out (quemarse). Aparece en el profesional como una respuesta al estrés crónico,
que surge al trabajar bajo “condiciones difíciles” en contacto directo con las personas usuarias, y que puede tener consecuencias negativas para la persona.
Para la prevención de estos riesgos, Malasch recomienda utilizar ciertas rutinas que permitan descargar esta situación cotidiana y comenzar a separar el trabajo a domicilio del trabajo exterior; las relaciones laborales de las relaciones personales o íntimas (tener presente que las personas usuarias no
son nuestras amigas). Las citadas rutinas pueden ser:
• Momentos para uno solo de contemplar un paisaje, oír música, tumbarse sin hacer nada, ciertos ejercicios de relajación.
En definitiva, todo aquello que permita reequilibrar la energía y desarrollar gradualmente una especie de separación o distancia, la cual es indispensable para sobrevivir a largo plazo en la relación de ayuda.
El duelo es el proceso por el que pasa una persona que sufre una pérdida. Se define como una reacción adaptativa natural, normal y esperable ante la pérdida de un ser querido. Permite reestablecer el equilibrio roto con la muerte del ser querido. Prepara para vivir sin la presencia física de esa persona y mantiene el vínculo afectivo de forma que sea compatible con la realidad presente.
El duelo no es una enfermedad, aunque resulta ser un acontecimiento vital estresante de primera magnitud, que tarde o temprano hemos de afrontar, casi
todos, los seres humanos. Resulta especialmente relevante cuando se pierde a alguien muy importante en nuestra vida y, pese a ser algo natural, puede suponer un gran dolor, desestructuración y desorganización en la vida del doliente.
No requiere en la mayoría de los casos de intervenciones específicas, siempre que el doliente disponga de recursos adecuados tanto internos como externos para hacer frente a la pérdida. Sólo en un 10-20% de los casos suele presentar dificultades, derivando en lo que conocemos como duelo complicado o patológico.
El duelo es un proceso único e intransferible. Cada persona vive el dolor de una manera única, no hay dos duelos iguales de la misma manera que no hay dos personas iguales.
El duelo es un proceso complejo, tiene una cronología indeterminada, no podemos establecer exactamente cuándo empieza ni cuándo termina, en
algunos casos puede durar toda una vida. En los casos de enfermedad terminal, como sucede en la demencia muy avanzada, puede comenzar antes del
fallecimiento. Aunque su duración es muy variable, podemos considerar que los dos primeros años suelen ser los más duros, luego se experimenta un descenso progresivo de malestar emocional. De todos modos, cada persona tiene su propio ritmo y necesita un tiempo distinto para la adaptación a la nueva situación.
Está condicionado por el entorno socio-cultural. Aunque el duelo es una experiencia universal, los ritos y ceremonias que ayudan a afrontar la realidad
de la pérdida están influenciados por el entorno socio-cultural en el que nos encontramos.
La enorme variabilidad del duelo depende de las características de la persona en duelo, su situación personal y antecedentes, de “quién” es la persona fallecida para el doliente, de las causas y circunstancias de su fallecimiento, de las relaciones sociofamiliares, y de las costumbres sociales, religiosas, etc. de la sociedad en la que vive. No obstante, podemos describir a grandes rasgos la evolución del duelo a lo largo del tiempo:
A. INTERVENCIÓN GENERAL
Como orientación general, hay que desanimar la toma de decisiones importantes durante el primer año, pero a la vez hay que animar la toma independiente de decisiones menores.
También podemos asesorar en la reorganización familiar, explicando que la pérdida de uno de los componentes de la familia lo trastoca todo,... interacciones, roles, espacios, normas, autoridad, poder, economía,... todo se tiene que renegociar y reconstituir.
B . TECNICAS ESPECÍFICAS
El darse cuenta de lo que siente, en determinadas situaciones y saber por qué, también alivia. Así por ejemplo, saber por qué, a veces, la gente hace como que no le ve (no saben qué decir, se sienten violentos), no le tratan como antes (ya no es pareja), o en las fiestas, fines de semana, vacaciones, lo pasa mal porque nota de forma mas intensa su falta y no encuentra cuál es ahora su lugar...
También es conveniente indagar sobre las ideas de suicidio y valorar si hay riesgo, si es algo concreto o sólo una idea fugaz, o la pérdida del “norte” existencial (propia del duelo), y qué cosas (frenos y anclajes) se lo impiden y le sujetan a la vida.
Muchas veces los tópicos son fruto del nerviosismo y del no saber qué decir, por eso puede ser mas adecuado verbalizar cómo nos sentimos: “no se qué
decirte...estoy nervioso, esto también me afecta...”, o mejor todavía expresarlo de forma no verbal con un apretón de manos, una palmada, un abrazo, una mirada en silencio,... La comunicación no verbal es directa y sincera, transmite entendimiento y se capta fácilmente.
Por ejemplo, estilos de afrontamiento autolesivos (drogas, alcohol, psicofármacos, ...) para tratar de evitar el dolor, o conductas repetitivas (juego, adicción al trabajo...). Aparición de enfermedades asociadas, como ansiedad, depresión, fobias, crisis de angustia,... sospecha de duelo patológico (intensa
añoranza, culpa asfixiante, enfado contínuo, deterioro de las relaciones con los cercanos...
- Otras técnicas de uso especial con dolientes:
- El teléfono puede ser útil en el apoyo ante una fecha significativa que se avecina, una recaída...
- Para determinadas personas, el escribir, alivia, aclara y ordena sus ideas y emociones. Se puede sugerir escribir acerca de “las cosas que le dirías y no le has dicho”, o “tener un diario escrito con tus conversaciones con él”. También se puede dibujar.
- Se puede recomendar, en un momento dado y dependiendo del contexto, la lectura de un libro de autoayuda.
- Elaborar un álbum de fotos o atesorar una caja con recuerdos.
- Visualizar vídeos del fallecido.
- Tener animales domésticos. A veces juegan un papel fundamental en el duelo, enganchan a la vida, permiten expresar cariño, hablarles las cosas que no se cuentan a nadie, al acariciarles se tiene el calor del contacto fisico y con el paseo (si es un perro) la socialización es obligada.
- Internet. Cada vez hay más recursos para las personas en duelo, desde los chats" de autoayuda en duelo hasta los cibercementerios en los que se pueden erigir verdaderos “monumentos” funerarios conmemorativos, pasando por psicólogos y asesores de duelo que desarrollan sus sesiones terapéuticas directamente “on line”, o páginas de apoyo al duelo, nacionales e internacionales.
- “La reestructuración cognitiva en el duelo es muy útil. Ayuda al doliente a identificar los habituales pensamientos automáticos que disparan sentimientos negativos asociados a la pérdida, del tipo “no podré conseguirlo,... me pondré a llorar y arruinaré el bautizo,... ya no sirvo para nada, qué pinto yo en este mundo, nada tiene sentido,...”, y se le enseña a pararlos mediante detención de pensamiento e inocular ideas positivas, como: “seguro que puedo, seré capaz, me contendré,... ahora puedo ayudar a mi hija, ella me necesita,... puedo hacerlo,... puedo vivir”, esto hará que se sientan francamente mejor y más capaces. Es una técnica muy rica por su sencillez e inmediatez.
- Las fantasías y visualizaciones dirigidas.
Ejercicio de repaso. Cada oveja con su pareja:
LA OBSERVACIÓN Y REGISTRO DE LA EVOLUCIÓN FUNCIONAL Y EL DESARROLLO DE ACTIVIDADES DE ATENCIÓN FÍSICA. TÉCNICAS E INSTRUMENTOS DE OBSERVACIÓN APLICADOS A LAS SITUACIONES DOMICILIARIAS.
LA OBSERVACIÓN Y REGISTRO DE LA EVOLUCIÓN FUNCIONAL Y EL DESARROLLO DE ACTIVIDADES DE ATENCIÓN FÍSICA.
Observación:
Observar consiste en recoger información relevante a través de los sentidos, especialmente la vista. La observación debe ser un instrumento constante para
la programación y desarrollo del trabajo con el usuario. Observar tanto a los propios usuarios como a su entorno brinda mucha información extra que en
ocasiones no surge a través del diálogo.
• Al propio usuario: aspecto, cuidados, estado, etc.
• Al entorno humano: qué personas tiene a su alrededor, cómo es su
relación con ellas, cómo es el trato, cómo son, etc.
• Al entorno físico: en qué condiciones está la vivienda, hay un elevado riesgo de accidentes, cómo es su accesibilidad, etc.
La observación está muy influenciada por la experiencia profesional previa, que dota de las herramientas necesarias para saber diferenciar aquellas manifestaciones que tienen interés de las que aparentemente no la tienen, así como del conocimiento de la persona usuaria y sus reacciones. En este sentido, un profundo conocimiento del usuario al que estamos atendiendo es elemento fundamental para detectar, a través de la observación, los cambios que, no sólo de manera aguda sino progresiva, van sufriendo las personas usuarias del servicio.
Registro:
Un registro es un documento donde se recogen todos aquellos datos relevantes acerca del estado, de la evolución y de las medidas aplicadas y su efectividad a lo largo del tiempo.
Los registros cumplen una serie de funciones:
• Comunicación entre los interesados en el cuidado de la persona usuaria, no sólo entre profesionales en un momento dado, sino para un mismo profesional a lo largo del tiempo.
• Documento legal. Es un documento que puede ser aceptado como prueba en un juicio.
• Investigación.
• Planificación de cuidados. Los datos contenidos en el registro permiten la planificación de los cuidados a lo largo del tiempo.
• Auditoría. Permiten controlar la calidad de los cuidados que recibe la persona usuaria.
Ejercicio de repaso sobre la OBSERVACIÓN
1. La técnica de la observación consiste en:
a. Recoger información importante de la persona usuaria.
b. Comunicar datos.
c. Planificar cuidados a la persona usuaria.
d. Todas las opciones anteriores son correctas.
2. La técnica de la observación se utiliza:
a. Al comienzo del servicio.
b. Para recoger algún dato concreto.
c. De manera constante.
d. Todas las opciones anteriores son incorrectas.
3. Durante el desarrollo del trabajo es necesario observar:
a. A la persona usuaria.
b. Al entorno de la persona usuaria (familiares y/o personas cercanas, etc.)
c. Al entorno físico (vivienda, vecindario, etc.)
d. Todas las opciones anteriores son correctas.
4. El o la auxiliar con más experiencia profesional en la atención a una determinada persona usuaria realiza una mejor observación porque:
a. Sabe diferenciar entre la información de interés y la información que no es necesario recoger.
b. Conoce más a la persona usuaria y las reacciones que tiene.
c. Detecta los cambios en la persona a tener en cuenta.
d. Todas las opciones anteriores son correctas.
5. El instrumento que se utiliza para detectar los cambios es:
a. La entrevista.
b. Las escalas de valoración.
c. La observación.
d. Todas las opciones anteriores son correctas.
6. El documento donde se recogen todos los datos de interés acerca de la persona usuaria se llama:
a. Plan.
b. Registro.
c. Documento.
d. Todas las opciones anteriores son incorrectas.
7. Los registros recogen información sobre:
a. El estado de la persona.
b. Su evolución.
c. Las medidas aplicadas y su efectividad.
d. Todas las opciones anteriores son correctas.
8. Las registros cumplen la función de:
a. Comunicación.
b. Documentación legal.
c. Planificación de cuidados.
d. Todas las opciones anteriores son correctas.
9. Los registros sirven como comunicación:
a. Entre las personas interesadas en el cuidado de la persona usuaria.
b. Entre profesionales.
c. Para un mismo profesional a lo largo del tiempo.
d. Todas las opciones anteriores son correctas.
10. ¿Los registros sirven como investigación?
a. No, sólo como documento legal.
b. Sí.
c. No, sólo como control de calidad de cuidados.
d. No, sólo como planificación de cuidados
11. El documento donde se recogen las diferentes observaciones e incidencias en el desarrollo de la atención se llama:
a. Diario de campo
b. Hoja de evolución
c. Hoja de observaciones
d. Todas las opciones anteriores son correctas.
TÉCNICAS E INSTRUMENTOS DE OBSERVACIÓN APLICADOS A LAS SITUACIONES DOMICILIARIAS.
Existen diferentes técnicas e instrumentos de observación y registro dentro de los servicios de atención domiciliaria, con el fin de asegurar la vigilancia de la evolución funcional y las actividades de atención desarrolladas con la persona usuaria. Destacamos entre ellas:
A. Registros de observaciones:
Hace referencia al diario de campo (también denominado hoja de evolución, hoja de observaciones...). Documento donde se recogen las diferentes observaciones e incidencias acaecidas en el desarrollo de la atención.
A través de las escalas se puede conocer el estado funcional inicial de la persona usuaria del servicio, lo que permitirá planificar los cuidados y la atención precisa, y servirá como guía para la vigilancia de la evolución de las personas usuarias a lo largo del tiempo.
Las escalas de valoración funcional, valoran el desempeño de las personas usuarias en la realizaciñon de las Actividades de la Vida Diaria.
RESUMEN Y EJERCICIO DE REPASO SOBRE LAS AVD
Las Actividades de la Vida Diaria (AVD) son las actividades que se realizan para poder vivir de forma autónoma, integrada en el entorno habitual y cumpliendo un rol social. Se pueden clasificar en tres grandes grupos:
Actividades Básicas de la Vida Diaria (ABVD)
Actividades Instrumentales de la Vida Diaria (AIVD)
Actividades Avanzadas de la Vida Diaria (AAVD)
TAREA: Clasifica las siguientes actividades en el cuadro, según el tipo de AVD que sean.
ACTIVIDADES DE LA VIDA DIARIA:
Entender instrucciones sencillas
Asearse
Reconocer personas y objetos
Cocinar
Tomar decisiones básicas
Vestirse/Desnudarse
Desplazarse de un lugar a otro Practicar un deporte
Cambiar de la cama a de pie
Ejecutar tareas sencillas
Trabajar
Ir al baño
Hacer limpieza general
Cuidar la casa
Orientarse
Telefonear
Cuidar a alguien
Comer
Manejar dinero
Comprar
Utilizar transportes
Actividades religiosas
Manejar medicación
Actividades de ocio
Quedarse solo/a por la noche
Subir y bajar escaleras
• Indice de Katz e Indice de Barthel: Miden el nivel de independencia o dependencia funcional en las Actividades Básicas de la Vida Diaria (ABVD): baño, vestido, acudir al servicio, desplazamientos, continencia y alimentación.
• Escala de Lawton y Brody: Analiza la independencia Escala de Lawton y Brody: o dependencia respecto de las Actividades Instrumentales de la Vida Diaria (AIVD): uso
del teléfono, realización de compras, preparación de comidas, realización de tareas domésticas, lavado de ropa, uso de transporte, toma de medicamentos, manejo de dinero.
Las escalas más utilizadas para evaluar las Actividades Básicas de la Vida Diaria son :
a) Índice de Katz:
Valora 6 ítems: bañarse, vestirse, usar el retrete, movilidad, continencia y alimentación. Se valora cada ítem con 1 punto si la persona realiza la
tarea de forma independiente o con poca ayuda, 0 puntos si no lo hace sola o precisa mucha ayuda. En función de la puntuación obtenida se clasifica al usuario desde la máxima independencia ( grupo A) a la máxima dependencia ( grupo G). Es una escala de aplicación fácil, rápida y sencilla y muy extendida para la valoración de personas que son atendidas en el domicilio.
b) Escala de Barthel: Es la más utilizada internacionalmente. :Evalúa 10 tipos de actividades (comer, lavarse, vestirse, arreglarse, deposición, micción, usar el WC., traslado al sillón o cama, deambulación y subir y bajar escaleras) y clasifica cinco grupos de dependencia. Se puntúa de 0 a 100, y en función de los resultados se clasifica en Dependencia total ( puntuación menor de 20), dependencia grave ( de 20 a 35), dependencia moderada ( de 40 a 55) y dependencia leve ( igual o mayor de 60).
RESUMEN Y EJERCICIO DE REPASO SORE LAS ESCALAS FUNCIONALES: Se utilizan diferentes escalas para conocer el estado funcional inicial de las personas usuarias.
El estado funcional es la capacidad de una persona para llevar a cabo las actividades necesarias para lograr el bienestar biológico, psicológico (cognitivo y afectivo) y el social.
El uso inicial de las escalas permite concretar los cuidados y la atención precisa cada persona, y sirve de guía para la vigilar su evolución.
Algunos ejemplos de escalas:
Índice de Katz e Índice de Barthel: Miden el nivel de independencia o dependencia funcional en las Actividades Básicas de la Vida Diaria (ABVD): baño, vestido, acudir al servicio, desplazamientos, continencia y alimentación.
Escala de Lawton y Brody: Mide el nivel de independencia o dependencia funcional de las Actividades Instrumentales de la Vida Diaria (AIVD): uso del teléfono, realización de compras, preparación de comidas, realización de tareas domésticas, lavado de ropa, uso de transporte, toma de medicamentos, manejo de dinero.
Manuela, mujer de 72 años, con diagnóstico de Demencia de Alzheimer hace 16 meses, que vive con su marido Francisco, de 75 años. Tienen 3 hijos pero es Francisco su cuidador principal.
Manuela ha sido un ama de casa muy activa pero ahora no realiza las tareas de casa. Su pasión siempre ha sido la costura y ella misma ha hecho la mayoría de la lencería y demás menaje de su casa. Otra de sus pasiones, ha sido la jardinería. En casa tienen una terraza grande y cuida de todas las plantas que tiene allí aunque últimamente está perdiendo interés por estas dos pasiones.
A Manuela siempre le ha gustado salir a pasear, escuchar música y bailar. A ella le gusta prepararse mucho, siempre se pinta los labios. Presume que es una buena bailarina y los fines de semana, Manuela y Francisco, van al baile en la plaza cercana a su casa. Pero últimamente, en ocasiones, Manuela se muestra irritable a la hora de relacionarse con otras personas, salir, etc. y prefiere cada vez más quedarse en casa, con lo que, poco a poco, va disminuyendo el número de personas con las que se relaciona. Eso sí, sigue llamando por teléfono casi diariamente a una vieja amiga. También a veces, tiene cambios de humor repentinos, que no tienen explicación.
Sigue realizando las compras pero a veces se le olvida lo que tiene que comprar o compra cosas que no necesita. Muchas veces, comete errores con el dinero al no controlar los cambios y gastar más de lo normal. Cuando se pone a cocinar olvida o confunde ingredientes y tiene problemas para utilizar los electrodomésticos de siempre (lavadora, mando de televisión, calentador de gas, calefacción, etc.)
Si sale sola a dar un paso, no se puede alejar mucho de casa porque se cuesta orientarse fuera de su entorno habitual, y fácilmente se pierde.
Además, en el edificio no hay ascensor y cada vez le cuesta más el salir a pasear y hacer las compras porque las escaleras son un gran obstáculo para ella.
Los martes sigue cogiendo el autobús de línea para ir a visitar a su hermana pero ahora lo hace acompañada de Francisco.
Puede confundir el día de la semana, el mes o la estación del año.
Tiene problemas para seguir el hilo de un programa de televisión o de una conversación donde intervienen varias personas. A veces, confunde una palabra con otra y cuando se le cuenta una historia larga, puede no comprenderlo bien y tergiversarlo todo.
No tiene problema para levantarse de la cama pero si tiene problemas para hacer bien las camas porque pone, por ejemplo primero las mantas y encima las sábanas. También le pasa ese tipo de cosas al vestirse y al poner la mesa. Durante la alimentación utiliza bien los utensilios y come sola, lo único no controla la cantidad porque a veces es insaciable.
En el aseo no recibe ayuda en la limpieza pero si es necesario supervisar el aseo y si necesita ayuda para entrar y salir de la bañera.
En cuanto a su movilidad no necesita ayuda ni dispone de ningún apoyo como bastón ni andador.
Por el día no tiene incontinencia y va al baño cuando lo necesita pero como por las noches se levanta inquieta, nerviosa y se hace pis encima, la familia decidió ponerle pañal por las noches para que no tenga necesidad de levantarse.
Las relaciones con los hijos son buenas y cuando han podido, Manuela y francisco les han ayudado porque un hijo padece depresión, otro tiene que cuidar de un hijo con esquizofrenia, y el hijo menor tiene a su cargo un hijo de Síndrome de Down.
Francisco se encarga de administrar la medicación a su mujer y de realizar algunas tareas de limpieza pero no puede mantener un adecuado nivel de limpieza como antes hacía su mujer. Por todo esto, comienza a tener los síntomas claros de sobrecarga. Además tiene problemas físicos, principalmente una artrosis que le invalida mucho y por la que no puede hacer grandes esfuerzos físicos. Para disminuir la sobrecarga de Francisco, se ha pensado en solicitar un SAD.
C. La entrevista
Tiene por objeto establecer, a partir de una fuente directa, cuáles son las necesidades principales del caso. Para ello se tendrán en cuenta los siguientes
aspectos:
• Si la persona vive sola es necesario saber quién le cuida y cuándo le visitan. Si vive con más gente tendremos que informarnos sobre el número de personas, el sexo, la edad, la profesión, las obligaciones que estos tienen fuera del domicilio, horas de permanencia en la casa, posibilidades reales de colaboración, etc.
• Conocer el estado de salud de la o las personas. Para ello también se recurrirá a informes médicos preexistentes.
• Averiguar el estado subjetivo de salud y de bienestar general de la o las personas. Indagar acerca de las áreas de dificultad y las de autonomía: estado emocional, estado de conciencia, lenguaje, percepción (modo de interpretar el mundo e interpretarlo), discurso del pensamiento (si es lógico o no), capacidad de atención o concentración, ...
• Conocer los hábitos de la o las personas: actividades de la vida diaria, actividades dentro y fuera del domicilio, horas, días o actividades especiales, etc.
• Saber la opinión de los cuidadores principales. Problemas y dificultades, vías de posibles soluciones, alternativas, etc.
• Obtener datos de la red social del o de los usuarios: familia, amistades, etc.
La entrevista es un arte que se aprende con la práctica y que depende de dos personas, el entrevistador y el entrevistado. Para realizar una entrevista correcta, no existe un formato rígido o esquema preestablecido, sino que depende de varios factores, como el objetivo que persigue, la persona a la que va dirigida, ... Es conveniente realizar preguntas abiertas, que aportan más información, pero cuidando centrar la conversación en los temas de interés, sin dejar que la persona se vaya por las ramas.
EJERCICIO DE REPASO. Lee las siguientes afirmaciones y señala si son verdaderas o falsas
1. A la hora de hacer una entrevista correctamente existe un esquema rígido, ya establecido, de cara a no olvidar preguntar sobre todos los aspectos que se deben conocer.
2. Las preguntas en la entrevista deben ser cerradas (de respuesta “sí o no”, “blanco o negro”).
3. Conviene centrar la entrevista en los temas de interés, sin dejar que la persona se vaya por las ramas.
4. Si la persona no vive sola, debemos saber el número de personas con las que vive pero no datos sobre su sexo, edad, profesión o posibilidades reales de colaboración.
5. Es importante conocer el estado de salud de la persona usuaria que viven en el domicilio.
6. Se recurrirá a informes médicos para saber estado de salud.
7. Es importante saber cómo cree la persona usuaria que es su salud.
8. No es necesario averiguar el estado emocional de la persona usuaria en una entrevista inicial ya que es un dato que se recogerá más tarde, una vez iniciado el servicio de ayuda a domicilio.
9. Se indaga acerca de las áreas de dificultad y las de autonomía: estado de conciencia, lenguaje, percepción, discurso del pensamiento, capacidad de atención o concentración.
10. No es necesario saber si sus capacidades cognitivas están conservadas en una entrevista inicial ya que es un dato que se recogerá más tarde, una vez iniciado el servicio de ayuda a domicilio.
11. Debemos conocer los hábitos de la persona usuaria: actividades de la vida diaria, actividades dentro y fuera del domicilio, horas, días o actividades especiales.
12. La opinión de las personas cuidadoras principales sobre las necesidades de la persona usuaria no es necesaria.
13. Es importante obtener información de familia, amistades e incluso de redes sociales.
14. Si la persona vive sola es necesario saber quién le cuida y cuándo le visitan.
PRODUCTOS DE APOYO PARA EL CUIDADO Y LA HIGIENE PERSONAL.
Los productos de apoyo o dispositivos de apoyo son productos, instrumentos, equipos o sistemas utilizados por una persona con discapacidad, fabricados especialmente o disponibles en el mercado, para prevenir, compensar, disminuir o neutralizar una deficiencia, discapacidad o minusvalía.
El uso de las ayudas técnicas adecuadas permite a una persona con movilidad reducida o persona mayor aumentar su capacidad funcional para la realización de las tareas cotidianas. Son, por tanto, objetos muy diversos que incrementan el nivel de independencia y autonomía personal del usuario con discapacidad en su entorno.
Existen multitud de ayudas técnicas para el cuidado y la higiene:
PRODUCTOS DE APOYO PARA EL CUIDADO PERSONAL
• Cepillos con mango: permiten la limpieza y peinado del cabello.
• Cortauñas adaptados: facilitan el corte de uñas, tanto de manos como de pies.
• Aplicadores de loción.
• Limpiadores de pies: dispositivo de mango largo con diferentes aplicadores que se pueden intercambiar para realizar una correcta higiene de los pies.
• Limpiadores de uñas.
PRODUCTOS DE APOYO PARA LA HIGIENE Y EL ASEO
• Sillas para la ducha: sillas adaptables a bañeras y giratorias que facilitan el aseo de personas dependientes.
• Asiento tabla de ducha: asiento adaptable a las bañeras, que permiten realizar el aseo de la persona dependiente sentada.
• Sillas para el baño: sillas preparadas y elaboradas para la realización del aseo en ellas.
• Camillas de baño: camillas que permiten realizar el aseo de las personas dependientes que no pueden realizarlo sentados. Muy poco habitual en domicilios.
• Asientos elevadores de inodoro: elevadores de las tazas de inodoro, que facilitan el asiento en el WC para la eliminación.
• Bandejas lavacabezas: bandejas que permiten realizar con facilidad la limpieza del cabello, en silla de ruedas o a personas encamadas.
• Esponja de baño con mango: esponja que permite el acceso fácil a zonas
del cuerpo donde la persona tiene dificultades para llegar (piernas, pies, espalda…).
• Botella masculina de orina: facilita la eliminación urinaria masculina a usuarios encamados.
• Cuña: facilita la eliminación urinaria femenina, así como la defecación en personas encamadas.
• Silla inodoro: silla donde pueden realizarse las funciones de eliminación.
APLICACIÓN DE TÉCNICAS DE HIGIENE Y ASEO DE LA PERSONA DEPENDIENTE
PRINCIPIOS ANATOMOFISIOLÓGICOS DEL ÓRGANO CUTÁNEO Y FUNDAMENTOS DE HIGIENE CORPORAL.
PATOLOGÍAS MÁS FRECUENTES.
La piel se puede definir como el órgano vital que funciona como barrera protectora entre las vísceras, órganos y músculos, que constituyen al ser humano, y el medio externo.
La piel es el órgano más extenso y voluminoso del cuerpo y tiene capacidad para renovarse y repararse.
Forma junto con las faneras el sistema tegumentario.
- Las faneras contribuyen o ayudan a la piel a realizar sus funciones. Son: el pelo, las uñas, y las glándulas sudoríparas y las sebáceas.
CAPAS DE LA PIEL
La piel está formada por tres capas superpuestas que son:
• epidermis,
• dermis
• hipodermis.
A. Epidermis: es la capa más superficial de la piel. Se caracteriza por la ausencia de vasos sanguíneos (avascular) y porque se nutre a partir de tejido adiposo que se encuentra en estratos inferiores. Está formado por tres tipos de células diferentes: queratinocitos, melanocitos y las células de Langerhams.
• Queratinocitos: suponen el 80% del volumen total de la estructura epidérmica y su principal función es llevar a cabo la síntesis de la queratina.
• Melanocitos: se encargan de la producción de la melanina, sustancia encargada de la pigmentación de la piel. La cantidad de melanina define la resistencia de la piel ante la agresión solar, ya que actúa como responsable de la absorción de la radiación ultravioleta.
• Células de Langerhams: persiguen la captación de antígenos y linfocitos para garantizar las respuestas inmunitarias.
B. Dermis: es la capa intermedia de la piel. Es más gruesa que la capa epidérmica, dispone de vasos sanguíneos y estructuras nerviosas, y en ella se
alojan la mayoría de los anejos (glándulas sudoríparas, glándulas sebáceas, el pelo y las uñas).
Esta capa contiene colágeno, elastina y fibras reticulares. En esta capa se lleva la función esencial de recepción de estímulos y emisión de respuestas realizada por corpúsculos especializados. Ej. Los corpúsculos de Meissner son los responsables de la sensación táctil, los corpúsculos de Pacini son los responsables de la sensación de presión.
C. Hipodermis: es la capa más profunda. Su grosor es variable según la zona del cuerpo que proteja. Ésta se compone de tejido conjuntivo y de tejido adiposo, y está en contacto con zonas internas del cuerpo como los músculos, las articulaciones, las prominencias óseas o las vísceras.

Ejercicio de repaso sobre las capas de la piel. Clasifica las siguientes características en el cuadro, según a la capa de la piel a la que pertenecen.
CARACTERÍSTICAS
1. En ella se alojan la mayoría de los anejos (glándulas sudoríparas, glándulas sebáceas, el pelo y las uñas).
2. Está en contacto con zonas internas del cuerpo como los músculos, las articulaciones, las prominencias óseas o las vísceras.
3. Es más gruesa que la capa epidérmica, dispone de vasos sanguíneos y estructuras nerviosas.
4. Está formado por tres tipos de células diferentes: queratinocitos, melanocitos y las células de Langerhans.
5. Es la capa más profunda.
6. Se nutre a partir de tejido adiposo que se encuentra en estratos inferiores.
7. Su grosor es variable según la zona del cuerpo que proteja.
8. Se compone de tejido conjuntivo y de tejido adiposo.
9. La función que realiza es de recepción de estímulos y emisión de respuestas realizada por corpúsculos especializados.
10. Se caracteriza por ausencia de vasos sanguíneos.
11. Es la capa más superficial de la piel.
12. Esta capa contiene colágeno, elastina y fibras reticulares.
13. Es la capa intermedia de la piel.
FUNCIONES DE LA PIEL
Las principales funciones de la piel son las siguientes:
• Termorregulación: Ayuda a mantener la temperatura corporal dentro de un valor constante. Los mecanismos de la piel para realizar esta función
son, entre otros, la generación de sudor, el acúmulo de tejido adiposo y
las reacciones locales. Se comporta como una estructura semipermeable.
• Protección: protege al organismo de traumatismos mecánicos, radiaciones, invasión de sustancias extrañas y gérmenes.
• Excreción: la piel posee una función excretora de sustancias de desecho a través del sudor.
• Función de relación con el medio externo: comunica al individuo con el mundo exterior debido al gran número de terminaciones nerviosas que aseguran la recepción de los estímulos táctiles, térmicos y dolorosos.
• Función secretora: la piel secreta grasa por las glándulas sebáceas. Esta grasa la protege de la sequedad y el agrietamiento, así como de la radiación ultravioleta.
• Función metabólica: Función metabólica: asegura la síntesis de carotenos, melanina y vitamina D, esencial en el crecimiento y regeneración de los huesos.
• Función de absorción: la piel puede ser utilizada como vía tópica en la administración de algunos medicamentos.
PATOLOGÍAS MÁS FRECUENTES
Las lesiones cutáneas se originan cuando la integridad de la piel se ve alterada. Estas lesiones pueden ser de dos tipos:
A. LESIONES PRIMARIAS
Se originan a partir de trastornos cutáneos producidos por procesos sistémicos y en ellas no existe ruptura de la piel. Estas a su vez se pueden
clasificar en:
Consistencia sólida:
• Mácula purpúrea: Lesión no sobreelevada que se manifiesta por un cambio de coloración de la piel.
• Pápula: Lesión sobreelevada inferior a 1cm. De diámetro. Puede ser epidérmica (verruga), térmica (granuloma anular) o dermoepidérmica (liquen plano).
• Roncha o habón: Lesión pápulo-edematosa, blanca o rosada, típica de la urticaria, de corta duración.
• Tubérculo: Lesión elevada producida por inflamación crónica y que deja cicatriz cuando resuelve.
• Nódulo: Lesión de más de 1 cm. De diámetro localizada en epidermis o dermis.
• Tumor: Masa que crece y se desarrolla en la piel, de material normal o patológico o por células. Con carácter benigno o maligno.
Consistencia líquida:
• Vesícula: Lesión de tamaño inferior a 0,5 cm. De contenido purulento.
• Ampolla: De mayor tamaño que la vesícula. Pueden ser epidérmicas, rompiéndose en este caso fácilmente, o subepidérmicas, en cuyo caso son
tensas.
• Pústula: Pequeña elevación cutánea parecida a la ampolla pero con pus en el interior.
• Quistes: Lesiones de contenido variado (líquido, sólido o semilíquido) producidas por una pared epitelial que las rodea y delimita.
B. LESIONES SECUNDARIAS
Se producen como consecuencia o debido a la evolución sufrida por lesiones primarias
• Escamas. Lámina compuesta por células epiteliales queratinizadas desprendidas de la superficie (ictiosis, psoriasis, dermatitis seborreica, ...)
• Costras: Producidas por desecación de exudados o sangre.
• Escara: Lesión producida por tejido neurótico, de color negro y límites netos.
• Erosión: Pérdida superficial de la epidermis que cura sin cicatriz.
• Excoriación: Solución de continuidad que afecta a epidermis y dermios papilar.
• Úlcera: Pérdida de sustancia que afecta a epidermis, dermis, tejido subcutáneo. costra escama úlcera fisura
C. OTRAS PATOLOGÍAS
• Acné: Es una enfermedad de origen multifactorial y de base seborreica. Se puede definir como una enfermedad inflamatoria crónica.
• Psoriasis: enfermedad inflamatoria crónica de la piel que se caracteriza por producir lesiones cutáneas en forma de máculas y pápulas recubiertas por escamas estratificadas. Enfermedad crónica con brotes de agudización. No contagiosa.
• Herpes simple: Afección aguda que se presenta en forma de erupción. Son vesículas agrupadas que se sitúan sobre un área o zona eritematosa. De origen infeccioso, producida por el virus herpes simple.
• Forúnculo: Es una afección de la piel, una infección purulenta producida por bacterias. Se localiza en zonas de la piel ricas en folículos pilosebáceos (nuca, cuello, cintura, ingles, glúteos) y sobre todo en esas zonas que están expuestas al roce.
• Pediculosis: Junto a la sarna, la pediculosis es la zooparasitosis más frecuente. El piojo se alimenta de sangre varias veces al día y al picar en la zona desencadena un cierto escozor acompañado de un prurito intenso.
• Tiña: Es una infección producida por hongos que afecta a la piel, las uñas, pelos y cabello, causada por diferentes especies de hongos.
• Sarna: Es una enfermedad parasitaria producida por un parásito (un arácnido del orden de los ácaros). La hembra labra en la capa córnea de la piel humana túneles donde deposita excrementos y huevos. Es una enfermedad de alta contagiosidad y se produce en forma de epidemias.
Ejercicio de repaso
ANEJOS CUTÁNEOS (FANERAS)
Como hemos mencionado anteriormente, son el pelo, las uñas, y las glándulas sudoríparas y las sebáceas y contribuyen o ayudan a la piel a realizar sus funciones.
a) Las glándulas sudoríparas
Son las glándulas encargadas de segregar sudor. Estas regulan la temperatura y eliminan desechos a través de la piel. Están distribuidas por todas las regiones de la piel excepto en los labios y en el tímpano. Hay dos tipos:
• Glándulas sudoríparas ecrinas: Se encuentran por toda la piel y, en mayor número en palmas y plantas de pies y manos.
• Glándulas sudoríparas apocrinas: Se localizan en axilas, pubis, párpados…. El sudor segregado por estas glándulas es más espeso y oloroso.
b) Las glándulas sebáceas
Son las glándulas encargadas de la producción de sebo, que permite la hidratación y la nutrición de la piel consiguiendo que la piel se mantenga
impermeable y sea más flexible. Estas glándulas se encuentran repartidas prácticamente por toda la superficie corporal, manifestándose principalmente en la cara , frente y cuero cabelludo. Hay gran cantidad en las regiones genitales femenina y masculina. No existen en la palma de las manos ni en la planta de los pies.
c) El pelo
El pelo propiamente dicho está formado por un tallo visible al exterior y una raíz situada en el espesor de la dermis. Se distribuye por toda la piel en número, longitud y espesor variables a excepción de ciertas regiones (las palmas de la mano y pie). En la especie humana existen dos variedades de pelo: vello y pelo. El pelo tiene una función protectora. Así el pelo de la cabeza protege la calota craneal de los rayos del sol y disminuye la pérdida de calor.
d) Las uñas
Son producciones epidérmicas que se localizan en las extremidades. Su función es la de proteger las yemas de los dedos y permitir los movimientos finos de las manos. Son semitransparentes.
El déficit de algunos minerales y vitaminas puede modificar el color de las uñas o provocar la aparición de manchas.
Ejercicio de repaso
TEST
1. Los anejos cutáneos se llaman:
a. Lesiones.
b. Dermis.
c. Faneras.
d. Todas las opciones anteriores son incorrectas.
2. Las faneras son:
a. Pelo, uñas y las glándulas sudoríparas
b. Pelo y uñas
c. Pelo, uñas y las glándulas sudoríparas y sebáceas
d. Pelo
3. Las glándulas encargadas de segregar sudor
a. Regulan la temperatura y eliminan desechos a través de la piel.
b. Están distribuidas por todas las regiones de la piel excepto en los labios y en el tímpano.
c. Son las glándulas sudoríparas.
d. Todas las opciones anteriores son correctas.
4. Las glándulas sudoríparas son de dos tipos:
a. Ecrinas y Sebáceas
b. Apocrinas y Sebáceas
c. Ecrinas y Apocrinas
d. Todas las opciones anteriores son incorrectas.
5. Las glándulas sebáceas encargadas de la producción de sebo:
a. Permiten la hidratación y la nutrición de la piel.
b. Se encuentran repartidas por toda la superficie corporal.
c. Hay gran cantidad en las regiones genitales femenina y masculina.
d. Todas las opciones anteriores son correctas.
6. El pelo está formado por un tallo visible al exterior y una raíz situada en:
a. En el espesor de la dermis
b. En el espesor de la epidermis
c. En el espesor de la hipodermis
d. Todas las opciones anteriores son incorrectas.
7. El pelo se distribuye por toda la piel excepto:
a. Las orejas
b. La palma de la mano
c. El pie y la palma de la mano
d. El glúteo
8. El pelo tiene una función:
a. Rehabilitadora
b. Protectora
c. No tiene función, es algo estético
d. Todas las opciones anteriores son correctas.
9. En relación a las uñas:
a. Son semitransparentes.
b. Protegen las yemas de los dedos.
c. Permiten los movimientos finos de la mano.
d. Todas las opciones anteriores son correctas.
FUNDAMENTOS DE HIGIENE CORPORAL
La higiene es una suma de procesos que permite una mejor defensa de la piel contra las enfermedades. Sin higiene personal corporal, la enfermedad es más grave ya que el organismo se hace menos resistente.
En el servicio de atención en el domicilio, el profesional es el responsable de la limpieza del usuario, debe dejarlo en las mejores condiciones de defensa posible , asegurándole una higiene perfecta. En la persona dependiente ésta debe hacerse de una forma más meticulosa que en un individuo sano, para que la piel cumpla eficazmente sus funciones de defensa.
La piel sucia de orina o excrementos corre el riesgo de macerarse e infectarse.
Es por ello necesario en estos casos el aseo de los genitales varias veces al día.
Objetivos del aseo
• Conservar el buen estado de la piel, eliminando la suciedad y el sudor (y de paso el mal olor). Sólo con una buena limpieza e higiene se consigue que la piel realice sus funciones con normalidad y no se produizcan infecciones bacterianas, etc.
• Estimular la circulación sanguínea. Si el usuario está acostado por tiempo prolongado, se disminuye el retorno venoso.
• En caso de fiebre, reducir la temperatura corporal.
• Refrescar al usuario, para que sienta sensación de confort y bienestar aumentando así su autoestima.
Aspectos a tener en cuenta con respecto al usuario
• Hay que tener en cuenta el pudor de la persona, pues a nadie le gusta mostrar su desnudez en esas circunstancias y ante personas extrañas. Para minimizarlo, se cubre al usuario con una sábana de forma parcial.
• Moverlo con suavidad.
• Actuar rápidamente para disminuir el riesgo de cansancio..
• Evitar el enfriamiento. Para esto, descubrir sólo la región a limpiar y cubrir el resto del cuerpo. Utilizar biombos o cortinas que eliminen las corrientes de aire.
• Secar después de los cuidados y volverle a calentar si se ha enfriado.
• Reinstalar cómodamente a la persona.
La técnica
Durante el aseo debe actuarse con método. Se limpiará cada parte del cuerpo de una en una. La secuencia de los gestos seguirá este orden:
• Preparación de todo el material necesario antes de comenzar, y ponerlo a mano.
• Poner sistemáticamente al usuario en la posición más cómoda posible, reduciendo al máximo sus movimientos.
• Protección del usuario y de la cama.
• Evacuación de las aguas, ropas sucias, etc.
• Volver a ponerlo todo en orden..
• Los cuidados se administrarán desde la derecha, a excepción del lavado, que se hará de arriba hacia abajo.
El material
Se hacen necesarios:
• Los elementos de protección: hule, sábana pequeña, manta de baño.
• Los elementos de lavado: toallas, guantes, esponjas, palangana, agua, jabón, crema hidratante, jarra, etc.
• Los elementos de recambio: ropa del usuario, ropa de cama.
• Los elementos de evacuación: orinal plano o cuña, bolsa para la ropa sucia o cubo, etc.
El aseo completo y el baño
• Lavado de pies diario. Lavado de cabellos una vez a la semana. Baño de limpieza en principio diario, si se puede en la bañera y si no, en la cama.
• Deberán vigilarse la temperatura de la habitación y las corrientes de aire.
• El aseo diario es el que se realiza todos los días, pero de una manera más simplificada (todos los días no se lavan los cabellos, etc.).
TÉCNICAS DE ASEO E HIGIENE CORPORAL SEGÚN TIPOLOGÍA DE AYUDA A DOMICILIO.
Ejercicio previo
Clasifica los diferentes materiales que aparecen en el cuadro siguiente, poniendo una cruz (X), según si son necesarios para realizar la técnica de higiene del baño:
En bañera o ducha
Completo en cama
En ambos casos
BAÑO EN BAÑERA O DUCHA
Descripción: es la técnica de aseo que se usa cuando el usuario es autosuficiente o requiere ayuda mínima. Como norma general, la ducha provoca efectos estimulantes en los usuarios, mientras que los efectos del baño son relajantes.
Material: alfombra antideslizante, jabón líquido adecuado, esponja desechable, toalla de baño (dos), pijama o camisón, bata y zapatillas, crema hidratante, peine y bolsa para la ropa sucia.
Protocolo:
1. Explicarle al usuario que es la hora del baño y pedir su colaboración.
2. Preparar el material de aseo, teniendo cuidado de que esté al alcance del usuario.
3. Colocar la alfombra antideslizante en el suelo.
4. Solicitarle al usuario que realice su higiene de forma habitual.
5. Incidir en la importancia de secar correctamente la piel.
6. Proporcionar crema hidratante.
7. Introducir la ropa sucia en la bolsa.
8. Recoger el material y anotar las incidencias si las hubiera.
9. Dejar al usuario en una posición cómoda en la cama o el sillón.
Observaciones:
• Si el usuario no puede realizar su higiene de forma independiente, se le prestará la ayuda necesaria para: desvestirse, bañarse y aplicarse crema, vestirse y acomodarse.
• Vigilar las medidas de seguridad, sobre todo si el suelo está mojado.
• La higiene se puede realizar de pie o sentado en una silla de baño si la persona lo necesita.
BAÑO COMPLETO EN LA CAMA
Descripción: es la técnica de aseo para los usuarios que por su estado no se pueden levantar de la cama aunque conserven su movilidad . Se debe realizar siempre que sea necesario, pero como mínimo una vez al día, por la mañana, coincidiendo con el cambio de sábanas.
Material: guantes, palangana con agua caliente, jarra con agua, cuña o botella, esponjas desechables, toalla de baño y de cara, jabón desinfectante, champú, alcohol, gasas, pijama o camisón, crema hidratante, ropa de cama, bolsa para la ropa sucia, peine, cepillo y secador de pelo.
Protocolo:
1. Explicarle al usuario la técnica que se le va a realizar y pedir su colaboración.
2. Ofrecer la cuña o la botella antes de iniciar el aseo.
3. Situar el material necesario de manera que esté a nuestro alcance.
4. Lavarse las manos y ponerse los guantes.
5. Colocar al usuario en decúbito supino.
6. Desvestir al usuario y cubrirlo con la sábana o con una toalla o con una manta de baño para preservar su intimidad.
7. Iniciar el lavado por la cara con agua sin usar jabón:
1. Los ojos se lavan con una gasa húmeda usando una para cada ojo.
2. Para la higiene de los oídos, se empleará una gasa, nunca bastoncillos de algodón.
3. Posteriormente el contorno de la boca y aletas de la nariz.
4. Finalmente cara y cuello, secándolos con otra toalla.
8. Continuar con un orden descendente, colocando una toalla debajo y lavando de arriba hacia abajo: hombros, axilas, manos (meterlas en un recipiente con agua caliente, para facilitar la limpieza y el cortado de las uñas).
9. Tórax, mamas y abdomen. En las mujeres lavar y secar bien el pliegue submamario. Para la zona pectoral hay que tenerla descubierta el menor tiempo posible o bien hacerlo por debajo de la toalla que la cubre. Insistir en la zona umbilical.
10. Piernas y pies. Se le coloca el pie en un recipiente con agua como ocurría con la mano. Primero se lava un miembro siempre de arriba hacia abajo y después se hace lo mismo con el otro. Hay que secar muy bien los pliegues interdigitales.
11. Colocar a la persona usuaria en decúbito lateral para el lavado y secado de la espalda. Aplicar crema hidratante masajeándolo.
12. Posicionar de nuevo en decúbito supino y lavar la zona genital.
Se le coloca una cuña debajo del periné con las piernas separadas y flexionadas. La higiene de los genitales se hace siempre en la dirección de genitales a región anal y nunca a la inversa. Se trata de evitar el arrastre de gérmenes del ano hacia los genitales, sobre todo en las mujeres. Enjabonar, aclarar y secar a fondo, realizando toques suaves con la toalla sin arrastrar ésta por la piel. Insistir en los pliegues inguinales.
13. Cambiar la ropa de la cama.
14. Vestir al usuario con pijama o
camisón.
15. Peinarlo y dejar a la persona usuaria en una posición cómoda.
Observaciones:
• Se debe colocar al usuario en la posición más cómoda posible.
• Descubrir únicamente la zona sobre la que se está actuando.
• El aseo se realiza por partes, haciendo enjabonado, enjuague y secado antes de pasar a la zona siguiente.
• En todos los pasos a seguir
• Cambiar el agua y la esponja tantas veces como sea necesario.
• Ofrecer a la persona usuaria la posibilidad de lavar él mismo la zona genital si puede hacerlo.
• Se pueden realizar aseos parciales de diversas zonas del cuerpo si se necesita.
• Escurrir bien la esponja para no mojar la cama innecesariamente. En todos los pasos se colocará la toalla de forma que proteja la almohada o la cama.
• Evitar enjabonar en exceso.
• Evitar que en la habitación haya corrientes de aire.
•La temperatura adecuada es de 22-24º C aprox.La temperatura del agua debe oscilar entre 37-40ºC. Es muy importante que el agua esté caliente, ya que con determinados usuarios (sudorosos, fatigados o con problemas cardíacos) utilizar agua con temperatura
inferior a la corporal, puede producirles trastornos graves.
• Procurar preservar la intimidad de la persona, manteniéndola desnuda el menor tiempo posible.
• Si es posible, es importante que el aseo se realice entre dos personas, por ejemplo el profesional y el cuidador principal, para disminuir la presencia de accidentes.
En la siguiente dirección Web puedes ver un video donde se realiza la higiene a un usuario encamado:
Tarea sobre el aseo en cama. Visualiza el siguiente video y ordena las acciones

TEST DE REPASO
1. La técnica de aseo que se usa cuando la persona es autosuficiente o requiere ayuda mínima se denomina:
a. Baño completo en la cama.
b. Baño en bañero o ducha.
c. Aseo.
d. Todas las opciones anteriores son correctas.
2. La técnica de aseo para quienes, por su estado, no se pueden levantar de la cama aunque conserven su movilidad se denomina:
a. Baño completo en la cama.
b. Baño.
c. Baño en bañera o ducha.
d. Todas son falsas.
3. Con el baño o ducha de la persona usuaria conseguimos múltiples beneficios, excepto:
a. Estimular la circulación sanguínea.
b. Evitar la acumulación de secreciones.
c. Modificar el PH de la piel, para evitar la sudoración.
d. Ayudar a conservar la integridad de la piel.
4. Cuando la persona usuaria se encuentra encamada, el aseo completo en cama:
a. No debe realizarse a diario.
b. Debe realizarse todos los días.
c. Debe realizarse como mínimo dos veces al día.
d. No debe hacerse en ningún caso.
5. Para el lavado del cabello de la persona usuaria encamada se necesita, entre otras cosas:
a. Toallas.
b. Hule.
c. Palangana.
d. Todas las opciones anteriores son correctas.
6. Los pliegues del cuerpo que hay que vigilar son :
a. Cuello, axilas e inglés.
b. Espacios interdigitales y pliegue interglúteo.
c. Región retroauricular, submamario y infraabdominal.
d. Todas las opciones anteriores son correctas.
7. Con respecto al lavado o higiene de los genitales externos de la persona:
a. Se hace siempre en la dirección de ano a genitales externos.
b. Se coloca a la persona usuaria en posición Roser.
c. Se hace siempre en la dirección de genitales externos a región anal.
d. Todas las opciones anteriores son correctas.
8. El orden de lavado o higiene de la zona genital femenina es:
a. Pubis, zona interna de los muslos, meato urinario, labios menores, labios mayores, hendidura vulvar, ano y pliegue interglúteo.
b. Pubis, labios menores, labios mayores, hendidura vulvar, ano y pliegue interglúteo, zona interna de los muslos y meato urinario.
c. Hendidura vulvar, ano y pliegue interglúteo, zona interna de los muslos, meato urinario, pubis, labios menores y labios mayores.
d. Zona interna de los muslos, meato urinario, pubis, labios menores y labios mayores, hendidura vulvar, ano y pliegue interglúteo.
9. Las úlceras por presión se producen por:
a. Estar mucho tiempo de pie.
b. Realizar una deambulación incorrecta.
c. La presión continua y repetitiva en zonas determinadas de la piel.
d. Todas las opciones anteriores son correctas.
10. Como medida de prevención de las úlceras por presión, hay que:
a. Mantener la misma postura.
b. Mantener húmeda la piel para tener una correcta hidratación.
c. Realizar cambios posturales cada 2 a 3 horas.
d. Evitar los masajes en la piel.
11. El primer signo en la formación de una úlcera por presión es:
a. La aparición de una costra.
b. La aparición de una vesícula o ampolla.
c. La aparición de un edema.
d. La aparición de un eritema.
12. El colchón que no se utiliza para prevenir úlceras por presión es:
a. El colchón alternanting (aire fluidificado).
b. El colchón de muelles.
c. El colchón antiescaras de agua.
d. El colchón de látex.
13. Como medida de prevención de las úlceras de presión está:
a. Cuidar la piel mediante lavados, secados e hidratación
b. Colocar colchones, almohadillas, aros, etc, en las zonas de riesgo.
c. Mantener seca la piel de la persona.
d. Todas las opciones anteriores son correctas.
14. Algunos medios que se utilizan para disminuir el riesgo de úlceras en la incontinencia son:
a. Sondas
b. Dispositivos colectores
c. Absorbentes de celulosa
d. Todas las opciones anteriores son correctas.
BAÑO DE PERSONAS CON ALZHEIMER
Según el grado de evolución del Alzheimer, los cuidados de higiene que requiere el usuario varían. Se deben llevar a cabo unas medidas de seguridad:
• Presencia de una persona responsable capaz de controlar las situaciones que puedan acaecer y vele por sus necesidades y tratamiento.
• Seguridad, adecuar los accesos al baño. Protección antideslizamiento.
Proveer un lugar bien iluminado, con temperatura adecuada y un ambiente tranquilo y tolerante, sin exigencias y con apoyos.
• Limitar el consumo de líquidos para fomentar la continencia vesical y fecal.
• Adecuar la ropa (zapatos sin cordones, tirantes en lugar de cinturones, vestidos sencillos de fácil manejo, y usando velcro en lugar de botones...)
• No dejar que la persona se cierre por dentro del cuarto de baño. No debe haber ningún aparato eléctrico cerca de la bañera o ducha para evitar la electrocución.
• A medida que avanza la enfermedad las uñas se cortarán para evitar lesiones.
• Para el afeitado se usarán maquinillas eléctricas.
ASEO DEL CABELLO
Estas técnicas pueden realizarse junto al aseo general o bien por separado, puesto que su frecuencia variará dependiendo de las necesidades del usuario. Cuando el usuario pueda, las realizará por sí mismo y, si no, supliremos esta necesidad con los siguientes protocolos.
Descripción: las peronas usuarias encamadas necesitan realizar la higiene del cabello al menos una vez a la semana para evitar la suciedad y mejorar el confort
Material: champú, palangaba grande, pinza (Kocher, Pean o similar), peine, dos toallas, hule o plástico, 1 o 2 jarras de agua caliente, guantes y secador (opcional)
Protocolo:
1. Explicarle al usuario lo que se le va a hacer y pedir su colaboración.
2. Lavarse las manos y ponerse los guantes.
3. Partiendo de la posición de decúbito supino, retirar la almohada y colocar a la persona usuaria en posición de Roser. Si no se puede retirar el cabecero, colocaremos al usuario en diagonal de forma que sobresalga la cabeza por un lateral de la cama y los brazos extendidos a lo largo del cuerpo.
4. Retirar la ropa de cama que cubre a la persona hasta la cintura y taparle con una toalla.
5. Enrollar una toalla por los hombros alrededor del cuello. Ponerle algodones en los oídos.
6. Colocar el hule debajo de la cabeza y hombros del usuario, sujetando la toalla con una pinza.
7. Hacer un canal con el hule hasta el recipiente o palangana para recoger el agua.
8. Proteger los ojos con la mano.
9. Mojar el cabello y aplicar champú. Frotar y dar un masaje realizando movimientos circulares y suaves con las yemas de los dedos por el cuero cabelludo.
10. Aclarar el cabello a fondo protegiendo los ojos. Repetir dos veces la técnica.
11. Secar el cabello con una toalla.
12. Retirar el hule con cuidado de no derramar restos de agua en la cama.
13. Terminar de secar el cabello con la toalla o secador.
14. Peinar y acomodar al usuario.
15. Verificar que la lencería de la cama y pijama o camisón no están mojados.
16. Recoger el material, registrar la técnica y anotar las posibles incidencias.
En el mercado existente diversos accesorios para facilitar el lavado de cabeza en las personas encamadas.
ASEO DE LOS PIES
Materiales para el cuidado de pies y las uñas son: cortauñas o tijeras de punta redonda, palangana con agua caliente, jabón, esponja, cepillo de uñas, toalla y crema hidratante.
Protocolo
1. Los pies se introducen en una palangana con agua templada y se mantiene durante unos minutos.
2. Después se lavan con esponja y cepillo.
3. Posteriormente se secan, especialmente entre los espacios digitales.
4. Cortar las uñas con cortauñas o las tijeras. después del baño, procurando que el borde quede recto, redondeando con una lima un poquito en las esquinas.
5. Hidratar la piel.
Observaciones
Tenga en cuenta que puede evitar muchos problemas si usted como profesional se asegura de que:
• El usuario lleve un calzado que se adapte correctamente, de forma que no apriete ni roce sobre ningún área.
• Debe realizar la limpieza de los pies diariamente con agua templada y con jabones neutros.
• Se deben secar cuidadosamente, especialmente en los espacios interdigitales.
• Asegúrese de que la persona mayor lleve medias o calcetines limpios diariamente y cambiar de zapatos frecuentemente.
• Evitar andar descalzo.
• Evitar la sequedad excesiva de la piel de los pies empleando cremas hidratantes o lociones (pero no usarlas entre los dedos).
• Para suavizar los callos, sumergir los pies en agua templada con sal y frotar suavemente con piedra pómez. Acudir al podólogo con regularidad
CUIDADO DE LOS PIES DE PERSONAS CON DIABETES
Como consecuencia del mal control metabólico propio de la diabetes, el mecanismo de cicatrización se retrasa, apareciendo lesiones en los pies, que con frecuencia terminan en amputación. Por lo tanto es importante el reconocimiento precoz y la prevención, vigilar los pies y mantener un corte adecuado de las uñas.
Durante la higiene es importante vigilar signos de enrojecimiento, inflamación y palidez de la piel.
Cuidados especiales del pie de personas con diabetes:
Además de los que acabamos de indicar para el aseo normal de los pies:
• Lavado diario, con agua tibia (no caliente, su insensibilidad puede producirle quemaduras),
• Uso de jabón neutro o de glicerina.
• Tiempo de lavado corto.
• Cortar las uñas con frecuencia. Si tienen tendencia a encarnarse o son frágiles, acudir al podólogo.
• Utilizar algodones entre los dedos si éstos presentan deformidades y sde comprimen unos con otros.
• Uso de calzado adecuado y plantillas de descarga:
• No andar descalzos. Se utilizarán calcetines de lana o algodón que no opriman los pies
• No se debe utilizar calor directo (braseros, estufas,...) ya que el calor excesivo produce una mala irrigación sanguínea de los pies.
• Exámen diario de los pies, observando color, temperatura, presencia de zonas de hinchazón, comienzo de ulceraciones, aparición de grietas e infecciones.
HIGIENE BUCAL
La boca, al ser una cavidad húmeda, es el lugar ideal para la anidación y el crecimiento de gérmenes, que perjudican la dentadura, las mucosas bucales y aumentan el riesgo de infecciones. La cavidad bucal requiere una atención diaria para mantenerse en las mejores condiciones. Una higiene oral deficiente lleva implícita problemas de salud tales como caries,
enfermedad periodontal, etc. Los usuarios necesitan un control estricto de la higiene oral para prevenir enfermedades, aumentar el bienestar, mantener la mucosa en buenas condiciones y evitar contaminaciones de la vía respiratoria en personas enfermas intubadas. Los cuidados evitan que los dientes se deterioren y así poder mantener hábitos de alimentación normales y una buena nutrición.
Como norma general, se realiza después de las comidas.
Podemos diferenciar tres procedimientos: tres procedimientos:
a) Usuarios independientes o conscientes.
b) Usuarios inconscientes y/o con alto grado de dependencia.
c) Usuarios con prótesis.
a) Procedimiento para usuarios independientes o conscientes
Materiales: toalla, cepillo y seda dental, cepillo interdental, pasta dentífrica, vaso, batea, solución antiséptica (colutorio), riñonera, gasas, vaso con agua, toalla o pañuelo de papel.
Protocolo:
Siempre que un usuario pueda colaborar, hay que procurar que realice sus cuidados en la medida que se lo permitan sus posibilidades.
• Explicarle al usuario la técnica que se le va a realizar y pedir su colaboración.
• Lavarse las manos.
• Preparar el material para la higiene bucal y colocarlo al alcance del usuario.
• Sentar a la persona en la cama si es posible. Si no puede incorporarse colocarla en decúbito lateral a un lado de la cama.
• Colocarle una toalla alrededor del cuello.
• Si la persona se vale por sí misma, se cepillará ella misma los dientes. Explicarle la técnica de cepillado si es necesario. Colocar el cepillo en ángulo de
45° en el borde de las encías, cepillar los dientes con
movimientos rotatorios, en sentido encía-diente siguiendo la línea longitudinal del diente.
• Proporcionar al usuario un vaso con agua o colutorio para que se enjuague la boca y una batea para recoger los líquidos de enjuague.
• Darle una toalla o pañuelo desechable para secarse la boca.
• Recoger el material, acomodar al usuario, quitarse los guantes, lavarse las manos y anotar las posibles incidencias.
b) Procedimiento para usuarios con prótesis dental
Material: guantes, toalla, batea, gasas, cepillo dental o cepillo para limpieza de prótesis, dentífrico y solución antiséptica.
Protocolo:
• Lavarse las manos y ponerse guantes.
• Proteger el tórax del usuario con una toalla.
• Pedir al usuario que se quite la prótesis. Si no puede, la retirará el cuidador/a sociosanitario con una gasa estéril y la colocará en una batea o en un vaso con agua y a continuación de hace la higiene de la boca de la forma indicada anteriormente. Las gasas usadas se van depositando en la riñonera o batea.
• Cepillar la prótesis con un cepillo especial y pasta dentífrica o solución antiséptica .
• Aclarar con abundante agua fría o templada, pues el agua caliente puede alterar algunos materiales de las prótesis.
• Proporcionar un vaso con agua o antiséptico al usuario para que se enjuague la boca y pañuelos desechables para secarse.
• Recoger el material.
• Acomodar al usuario, quitarse los guantes, lavarse las manos y registrar las posibles incidencias.
Observaciones:
• Si después de la higiene bucal el usuario no desea ponerse su prótesis, se depositará en recipientes especiales para ello o bien en vasos tapados con una gasa, convenientemente identificados, en el cuarto de baño del usuario.
• La dentadura postiza debe limpiarse después de cada comida y antes de acostarse.
• Se utiliza un cepillo duro, de cerdas rígidas para restregar la dentadura con la sustancia limpiadora.
• Cuando la dentadura esté muy manchada puede dejarse en remojo con líquido limpiador. Las prótesis con partes metálicas no deben dejarse durante muchas horas en remojo.
• Si no se dispone de ningún producto comercial para limpiar la prótesis, se puede hacer una mezcla con 1 ó 2 cucharaditas (5 a 10 ml) de vinagre
blanco y una taza (240ml) de agua templada.
• La dentadura se quitará cada noche a menos que exista una contraindicación expresa y se sumergirá en un recipiente que contenga agua corriente con esencia de menta o algún producto apropiado, cambiando la solución diariamente.
• Al envejecer, la mucosa y las encías pueden atrofiarse, lo que provoca a veces un mal ajuste de las prótesis que pierden así su capacidad funcional
y estética. Cuando esto ocurre es necesario visitar al dentista para que realice el ajuste y las reparaciones necesarias en la prótesis.
• En algunas dentaduras que no se ajustan adecuadamente pueden ser útiles los productos en forma de polvos o las almohadillas adhesivas.
En usuarios dependientes inconscientes
Materiales: toalla, depresor lingual, abrebocas, sonda de aspiración, agua, toalla o pañuelos desechables, riñonera, gasas, pinzas de Kocher, jeringa de 20cc solución antiséptica, lubricante (vaselina).
Protocolo:
• Lavarse las manos, ponerse los guantes y preparar el aspirador.
• Colocar al usuario en posición decúbito lateral con la cabeza ligeramente girada a un lado, si no hay contraindicaciones, quitar la almohada.
• Colocar el empapador o toalla debajo de la cabeza del usuario.
• Poner la batea bajo la cara del usuario.
• se sujetar las gasas con las pinzas en forma de torunda y a continuación mojarlas en un antiséptico bucal y limpiar la cara interna de las mejillas, lengua, encías dientes, paladar y labios. Para ello hay que ayudarse con el depresor lingual.
• La gasa se cambia después de limpiar cada zona diferente, se utilizarán tantas torundas como sean necesarias para una higiene total.
• Al finalizar la técnica, secarle bien los labios con una gasa e hidratar los labios con vaselina o crema hidratante para que no se resequen
• Recoger el equipo, reinstalar al usuario, quitarse los guantes, lavarse las manos y anotar incidencias.
Observaciones:
• Si el usuario está intubado, la higiene bucal se realiza irrigando la boca con la solución antiséptica, cargada en una jeringa de 20 cc., y lavando la misma con la torunda, eliminando el líquido mediante aspiración. Repetir la operación las veces que sean necesarias.
• Si el usuario precisa oxigenoterapia, no aplicar sustancias con grasa para protección de los labios, debido al riesgo de quemaduras que produce el oxigeno con estas sustancias.
TAREAS:
1. Visualiza el siguiente video:
Higiene de boca, ojos y oídos.
Higiene de boca, ojos y oídos.
Ojo: en el vídeo, el lavado de ojos no se realiza de forma apropiada, con lo que visualiza el siguiente vídeo para ver la forma correcta de hacerlo.
2. Clasifica los diferentes materiales que aparecen en el cuadro siguiente, poniendo una cruz (X), según si son necesarios para realizar la higiene bucal a:
Personas usuarias independientes o conscientes.
Personas usuarias inconscientes y/o con alto grado de dependencia.
Personas usuarias con prótesis.
Ten en cuenta que un mismo material puede ser necesario para realizar la higiene bucal a más de un tipo de personas usuarias.
LIMPIEZA DE PLIEGUES CORPORALES
Los pliegues acumulan sudor, lo que favorece el crecimiento bacteriano y la maceración de la piel, por lo que pueden aparecer grietas y escoceduras. Hay que vigilar todos los pliegues del cuerpo: cuello, axilas, ingles, espacios interdigitales, región retroauricular, submamario, infraabdominal y pliegue interglúteo.
Se debe realizar un lavado frecuente de estas zonas con agua y jabón neutro, y lo que es más importante, secar minuciosamente para evitar el riesgo de colonización por hongos.
ASEO PERINEAL
Es muy importante mantener esta zona limpia, ya que si no se corre el riesgo de ensuciarse el resto delñ cuerpo, los tejidos de los glúteos están amenazados por la maceración y la humedad y el mal olor de la ropa sucia molesta a la propia persona.
Protocolo:
Cuando esta región está sucia, debe iniciar el lavado por esta zona, procediéndose de la siguiente manera:
• Lavarse las manos
• Ponerse los guantes
• Destapar a la persona retirándole la ropa de cama, tapándole las piernas y el tórax con una toalla.
• Proteger la ropa inferior de la cama colocando un hule pequeño y una entremetida en la zona donde se va a proceder a la limpieza.
• Retirar el material excretado con unas gasas o torundas y proceder al lavado de la región perineal siguiendo esta secuencia:
- En mujeres lavar de arriba abajo en el siguiente orden: pubis, interior de los muslos, zona genital, ano y pliegue interglúteo.
- En el hombre, primeramente colocar la botella o conejo y empezar por lavar los genitales externos. Posteriormente realizar el aseo de la zona anal.
• Si el usuario tiene sonda vesical, antes de iniciar el aseo, observar muy bien para ver si en la zona alrededor del meato urinario existe inflamación, olor o supuración. Después limpie la zona perineal y la sonda mediante movimientos circulares. Es preferible utilizar agua y un antiséptico no irritante en vez de jabón.
• Si el usuario presenta úlceras en la región sacra o glútea: No se usará el orinal plano ni se aclarará con un chorro de agua, sino que se aseará con una esponja empapada en agua jabonosa y se aclarará con la esponja limpia o con un paño húmedo, procurando no mojar los apósitos y vendajes que protegen la úlcera.
LIMPIEZA DE ZONAS DE RIESGO.
HIGIENE DE LOS GENITALES
El objetivo de esta técnica es evitar infecciones urinarias y ulceraciones, así como proporcionar al usuario una sensación de bienestar y comodidad. Se realiza siempre al final del aseo general, después de las deposiciones y cada vez que sea necesario.
Material: guantes desechables, toalla, cuña, palangana con agua caliente, empapadores, gasas o torundas, esponjas desechables y jabón líquido.
Protocolo
• Explicarle al usuario la técnica que se va a realizar y pedir sus colaboraciones las manos y ponerse los guantes.
• Colocar al usuario en posición ginecológica de encamado si es mujer y en decúbito supino con piernas separadas si es hombre.
• Dejar al descubierto la zona genital, cubriendo el resto del cuerpo.
• Colocar un empapador debajo de los glúteos y colocar la cuña.
• Lavar.
• Verter el agua templada sobre los genitales.
Higiene genital masculina
• Enjabonar el pene y el escroto
• Si el usuario no está circuncidado, retraer el prepucio y limpiar el glande realizando movimientos circulares desde el meato hacia fuera. Utilizar una esponja o torundas exclusivamente para ello.
• Aclarar con abundante agua y secar suavemente. Colocar el prepucio en su posición original.
• Si no se ha hecho la higiene general, colocar a la persona usuaria en posición decúbito lateral y proceder al lavado y secado de la zona perianal: ano y pliegue ínter- glúteo.
Higiene genital femenina
• Enjabonar y lavar la zona genital en el siguiente orden: pubis, zona interna de los muslos, meatourinario, labios menores, labios mayores, hendidura vulvar, ano y pliegue interglúteo.
• Separar los labios mayores con una mano y con la otra lavar de arriba abajo y de dentro hacia fuera, utilizando esponja o torundas para cada maniobra. Prestar especial atención a los pliegues que hay entre los labios mayores y los menores.
• Aclarar con abundante agua y secar suavemente.
• Si no se ha hecho la higiene general, colocar a la persona usuaria en posición decúbito lateral y proceder al lavado y secado de la zona perianal: desde la hendidura vulvar hasta el ano y pliegue interglúteo.
Observaciones:
• Observar el flujo excesivo de los orificios perineales-genitales y la existencia de olores que nos puedan indicar la presencia de infecciones.
• En usuarios con sondas vesicales, inspeccionar la zona de inserción de la misma, ya que la sonda puede producir excoriaciones.
RECOMENDACIONES PARA EL VESTIDO Y CALZADO
La función principal del vestido es mantener la temperatura del cuerpo y protegerlo de los agentes externos (frío, sol, calor, lluvia, etc.), pero no hay que olvidar que la ropa limpia y atractiva ayuda a tener una buena imagen. El cambio diario de la indumentaria refleja el control sobre la propia vida y es un vínculo con el mundo exterior. Hay que animar al usuario a que se vista solo o con la mínima ayuda posible. Para que la persona se sienta cómoda y la tarea de vestirse y desvestirse resulte sencilla, se debe tener en cuenta:
• La ropa debe cumplir su tarea de mantener la temperatura del cuerpo y aislar de los agentes externos.
• El vestido debe permitir libertad y amplitud de movimientos.
• Se debe seleccionar la ropa según las preferencias de la persona ya que esto influye considerablemente en su autoestima.
• Son preferibles los tejidos naturales y las telas lavables que necesiten poco planchado.
• Hay que eliminar la ropa difícil de ponerse y quitarse: evitar prendas ajustadas, cuellos y puños estrechos y cerrados, géneros poco elásticos, etc.
• Son más fáciles de poner y quitar las prendas que se abren por delante.
• Los cierres, abotonaduras y cremalleras se deben sustituir por elásticos y cintas de velcro.
• Es preciso simplificar el vestuario de la persona mayor, invitándola a eliminar de su armario todo lo que no use habitualmente y no corresponda a la estación del año.
• Hay que colocar la ropa en el orden en que la persona vaya a ponérsela.
• Para vestirse y desvestirse, es mejor estar sentado y con todo lo necesario preparado junto a la persona.
• Si la persona tuviera afectada alguna parte de su cuerpo, deberá comenzar a vestirse primero por la parte afectada y desvestirse al revés: quitándose las prendas de las extremidades no afectadas.
• Vestido de la parte superior del cuerpo. Puede hacerse sentado o de pie.
Se debe comenzar por el brazo más afectado.
• Vestido de la parte inferior del cuerpo. Es más cómodo hacerlo tumbado en la cama. Para los pantalones se comenzará por la pierna más
afectada, luego se mete la otra pierna, luego se suben los pantalones hasta la cadera y por último hasta la cintura.
ÚLCERAS POR PRESIÓN. PREVENCIÓN Y TRATAMIENTO.
Cuando se quiere medir la calidad de los cuidados que recibe una persona, uno de los ítems que siempre aparece en todos los estudios es la incidencia y prevalencia de las úlceras por presión (UPP) entre la población a estudio. Esto es así porque cuidar con calidad implica prevenir, y el 95 % de las úlceras por
presión serían evitables si se hubieran establecido las medidas de prevención adecuadas para evitar su aparición. Si esto ocurre, el pronóstico del individuo
se agrava enormemente.
Desde su instauración hasta su cicatrización, las úlceras por presión se convierten en un problema para la persona que las sufre.
Las UPP o escaras son heridas producidas por la necrosis de los tejidos, son lesiones que aparecen en la piel y en las mucosas por la interrupción del flujo
sanguíneo, causada por la presencia de presiones externas sobre la piel durante un tiempo prolongado. Se observan con frecuencia en usuarios y personas malnutridas como resultado de la inmovilización. Uno de los planos lo constituye una parte ósea del esqueleto y el otro una superficie externa (cama, silla, sondas, etc.).
Las UPP representan uno de los problemas de salud más importantes debido a las enormes repercusiones socioeconómicas y sanitarias que conllevan.
FACTORES QUE FAVORECEN LA APARICIÓN DE UPP. (PERSONAS PREDISPUESTAS)
A. FACTORES EXTRÍNSECOS O EXTERNOS
• Rozamiento: La fricción entre la piel y cualquier superficie como puede ser la ropa de cama, produce el deterioro de la piel.
• Efecto cizalla (cizallamiento): Se produce cuando la piel permanece fija y el esqueleto se desplaza. Esta situación se produce frecuentemente cuando el cabecero de la cama está elevado y la persona usuaria encamada se desliza por efecto de su peso.
• Presión prolongada: y el tiempo de exposición a esta situación. Cuando la presión sobre el tejido es superior a la presión del flujo capilar ocurre un
proceso en cascada, que va desde la hipoxia (falta de oxígeno por impedimento a la circulación de la sangre) hasta la muerte celular, necrosis y rotura del tejido.
• Piel húmeda: la piel es más vulnerable cuando está húmeda a la fricción y a la presión. Además si existe una úlcera, esta en contacto con el sudor, la orina y las heces incrementa la probabilidad de infección.
• Pliegues y objetos extraños en la ropa, como migas, horquillas del pelo, aumentan la fricción.
B. FACTORES INTRÍNSECOS O INTERNOS
• Edad: La aparición de úlceras por presión aumenta de forma muy importante en personas de edad avanzada. Se considera que el 70 ó 90% de las úlceras aparecen en personas mayores de 75 años. Esto es debido a la pérdida de elasticidad, turgencia y mala circulación.
• Inmovilidad: La inmovilidad impuesta por enfermedad hace que la persona usuaria enamada o en sedestación mantenga una presión prolongada en los mismos puntos de apoyo durante largos espacios de tiempo. Además la inmovilidad no favorece el riego sanguíneo
• Incontinencia: La piel en contacto con la orina y heces se humedece y, es más vulnerable a la aparición de UPP.
• Estado nutricional: Influye tanto en la persona delgada como en la obesa. En el primer caso, disminuyen el tejido muscular subcutáneo y el adiposo. Los estados de desnutrición no permiten mantener ni regenerar los tejidos, más aún cuando ya existe una lesión ulcerosa que precisa de proteína para regenerarse. En la obesidad, se produce un aumento de la presión.
• Enfermedades: Ciertas enfermedades pueden interferir en el proceso de curación de las UPP, como por ejemplo la diabetes mellitas, la insuficiencia renal…
• Deshidratación
• Déficit sensorial.
• Causas vasculares: destacar los estados de shock, la arterioesclerosis, edemas, ausencia de reflejos vasomotores, y las alteraciones en la microcirculación.
• Causas nerviosas: Incluyen la parálisis (paraplejias), que hace que la persona se mantenga siempre en la misma postura.
En las personas sanas, la presión sobre la piel produce una sensación desagradable que hace que se cambie de posición, aunque se esté dormido.
Sin embargo, la pérdida de sensibilidad cutánea impide al enfermo sentir dolor, y por tanto, la necesidad de cambiar de posición.
TAREA:
1. Relaciona con una flecha cada una de las columnas.
ESTADIAJE O CLASIFICACIÓN
El proceso de desarrollo de las UPP se divide en cuatro grandes estadios:
- Estadio I: Son aquellas situaciones en las que la piel aparece rosada o enrojecida, sintiéndose escozor en la zona. El enrojecimiento no desaparece al retirar la presión que se ejerce sobre la zona. Afecta a la dermis y epidermis.
- Estadio II: En este estadio aparece disminución del grosor del tejido cutáneo, la piel se encuentra agrietada o aparecen vesículas. Se encuentra afectada la epidermis y la dermis, y comienza a afectarse la hipodermis.
- Estadio III: Pérdida de continuidad en la piel, pérdida total del grosor de la piel con la aparición o no de necrosis del tejido subcutáneo. Aparece exudado y si hay necrosis puede aparecer una costra de color negro denominada escara.
- Estadio IV: La piel presenta una úlcera necrótica extensa con afectación del tejido muscular, hueso y, a veces, vasos y nervios. Aparece exudado abundante.
Algunos autores hablan de un estadio V, donde hay una afectación importante del hueso produciendo procesos como osteomielitis, osteítis, etc.
Ejercicio:
En la siguiente tabla, añade el nombre de los estadios de las úlceras, según la imagen a la que pertenecen y según se define el estadio.
ZONAS DE APARICIÓN DE LAS UPP
Pueden aparecer en cualquier lugar del cuerpo, allí donde exista un apoyo prolongado, es decir, todo aquél que sobrepase las 3 horas y donde los tegumentos estén cerca de una superficie ósea y según la posición del usuario. Las localizaciones más frecuentes van a ser zonas de apoyo que coinciden con prominencias o máximo relieve óseo:
- Decúbito supino: occipucio, omóplatos, codos, sacro región glútea, espina dorsal y talón. El sacro soporta la presión máxima.
- Decúbito lateral: oreja, hombros, acromion, costillas, trocánter mayor, cóndilo y maléolo y borde externo del pie.
- Decúbito prono: mejilla, oreja, acromión, senos (mujer) y órganos genitales en hombres, espinas ilíacas, costillas, codos, rodilla y dedos del pie.
- En sedestación: omóplatos, isquion, coxis, trocánter, talones, metatarsianos.
- En posición de Fowler (sedestación): talón, sacro, tuberosidad isquiática y codos.
El 75% de las úlceras por presión se localizan en el sacro (aprox 40%), talones (20%) y tuberosidad isquiática (15%)
Las úlceras iatrogénicas hacen referencia a las úlceras por presión que salen en otras partes del cuerpo, como:
- La boca, debido al uso inadecuado y continuo de los tubos endotraqueales.
- La nariz, debido a las sondas nasogástricas o a las mascarillas de oxígeno.
- Meato urinario, debido a las sondas vesicales.
- Muñecas y pies, debido a los medios de sujeción mecánica, etc.
MÉTODOS PARA VALORAR EL RIESGO DE APARICIÓN DE UPP
Existen una serie de escalas o índices de valoración.
PREVENCIÓN DE LAS UPP
El tratamiento debe comenzar por la prevención de la aparición de las úlceras. Pero cuando ya existan, se abordarán con tratamiento médico y/o quirúrgico.
Las úlceras por presión (UPP) son lesiones de la piel originadas por la presión mantenida o fricción sobre un plano o prominencia ósea, causando su isquemia (disminución del riego sanguíneo), lo que
provoca degeneración y necrosis de la epidermis, dermis y tejido subcutáneo, pudiendo afectar
incluso a tejido muscular y óseo.
A. TRATAMIENTO PREVENTIVO A. TRATAMIENTO PREVENTIVO
Las medidas preventivas y tratamiento de las UPP están destinadas tanto a evitar la formación de las úlceras, como su extensión. Irán encaminadas hacia 4 áreas principales:
a) Combatir los efectos de la presión
b) Mejorar la circulación sanguínea de la zona comprimida
c) Mantener la higiene y aseo de la piel
d) Acciones a nivel general
- Combatir los efectos de la presión
Restricción del encamamiento. Se hará todo lo posible por evitar el encamamiento, pero cuando no
se pueda evitar se vigilarán las zonas de mayor presión. En períodos de sedestación (sentado) se efectuarán movilizaciones horarias y, si fuese posible, se enseñará al usuario a realizar pulsiones (contraer y relajar) cada 15 minutos.
Cambios posturales Debe establecerse un plan de cambios posturales en los que la frecuencia será cada 2-3 horas y se tendrá en cuenta los siguientes aspectos: se vigilará la piel, se movilizará al usuario, se evitarán las arrugas en la ropa de la cama, no se arrastrará al usuario en el cambio. Si las zonas enrojecidas de la piel no recobran su color normal tras 5 minutos, deben realizarse los cambios con mayor frecuencia.
- Dispositivos que disminuyen la presión
Para ello existen sistemas físicos o mecánicos encaminados a evitar, aliviar o repartir la presión ejercida sobre las diferentes partes del
cuerpo. Los hay de dos tipos:
Medios físicos: Son protectores locales, se colocan en las prominencias óseas, principalmente en codos y talones. Entre ellos, taloneras, protectores de algodón, esponja, celulosa, cojines, almohadas, etc. cojines, almohadas
Dispositivos mecánicos: colchones antiescaras de agua, de aire fluidificado, de plumas, de látex, camas oscilatorias,etc. No es conveniente utilizar flotadores, porque en vez de reducir la presión, la concentra sobre la zona corporal que está en contacto con ellos, produciendo además un efecto compresor.
Colchones especiales.
- Mejorar la circulación sanguínea de la zona comprimida
Deambulación precoz: El ejercicio físico activo estimula la circulación y con ello la vascularización de los tejidos. Cuando la persona dependiente no pueda colaborar, se realizarán movilizaciones pasivas.
Masaje: Indicado siempre que la piel no esté enrojecida.
Termoterapia: La aplicación de calor tibio y de forma controlada sobre la piel produce vasodilatación y aumento de flujo sanguíneo, con el consiguiente mayor aporte de nutrientes y oxígeno.
Electro-magneto-terapia. La estimulación eléctrica y magnética de la piel mejoran la circulación.
Rayo láser
- Higiene correcta:
Se realizará la higiene diaria con agua tibia y jabón suave y posteriormente, se realizará un secado a fondo, sobre todo en los pliegues cutáneos. Conservando la piel limpia y seca se evita la proliferación de bacterias patógenas y la aparición de escoriaciones.
Después, se puede aplicar crema hidratante, glicerina o solución emoliente. Durante el aseo deben observarse los puntos de apoyo. La ropa de la cama será de tejidos naturales y siempre se mantendrá limpia, libre de sudor, secreciones, orina y heces. Estas secreciones son particularmente irritantes para la piel. A la persona dependiente encamada se le lavará cada vez que defeque o se orine. Y en áreas donde no es posible evitar secreciones se utilizarán ungüentos protectores.
Otras medidas para el cuidado de la piel son no usar colonias, alcohol u otras sustancias que puedan irritar, secar sin frotar, apósitos protectores en las zonas de mayor fricción, uso de ropas holgadas y de
tejidos naturales,
Acciones a nivel general
- Control de la incontinencia: Siempre que un usuario tenga algunaalteración de este tipo, se utilizarán medios para minimizar el riesgo relacionado con la incontinencia. Para ello se podrán utilizar:
• Sondas
• Dispositivos colectores
• Absorbentes de celulosa
- Estado nutricional: Debe cuidarse la alimentación del usuario, procurando que sea equilibrada y rica en proteínas para facilitar la regeneración de tejidos (huevos, leche y carne). También son importantes alimentos ricos en vitamina C, que favorecen la cicatrización, y vitaminas A y B. Cuando no es posible administrar una dieta adecuada se puede recurrir a suplementos comerciales específicos para usuarios con heridas.
- Hidratación adecuada: Es necesaria una ingesta de líquidos apropiada, unos 1,5 litros/día. Si es dificultoso, puede suministrarse en forma de gelatina. Los líquidos serán de alto contenido mineral y vitamínico.
- Es fundamental la objetivación de los estadios iniciales de ulceración por parte de los médicos, enfermeros y auxiliares, así como la educación sanitaria del usuario y de sus cuidadores.
B. TRATAMIENTO CURATIVO
Se tratará de restablecer la integridad de la piel del usuario, siempre bajo la pauta de un profesional sanitario (médico o enfermera).
TIPOS DE CAMAS, ACCESORIOS Y LENCERÍA. TÉCNICAS DE REALIZACIÓN DE CAMAS.
CARACTERÍSTICAS DE LA CAMA ADAPTADA PARA PERSONAS DEPENDIENTES
• Están equipadas para que la persona ahorre energía. Muchas están mecanizadas.
• El profesional y los cuidadores deben poder llegar fácilmente a la persona encamada en ellas.
• Los colchones son generalmente duros para facilitar un buen soporte al cuerpo.
• Se mueven fácilmente: suelen tener ruedas y frenos para ello.
• Las dimensiones de una cama standard son: ancho (80-90), largo (180- 190) y altura (unos 70 cm sin colchón).
• Debe cumplir una serie de requisitos:
- Debe ser accesible desde tres lados.
- Frente a ella no habrá ninguna fuente de luz.
- Nunca estará ubicada debajo de una ventana ni muy cerca de una puerta.
TIPOS DE CAMAS Y ACTUACIÓN ANTE LAS MISMAS.
- Cama metálica, de somier rígido o sin articulación: se trata del tipo de cama menos ergonómica y, por tanto, la menos utilizada en los centros sociosanitarios.
- Cama articulada: consta de un somier articulado en dos o tres segmentos, de forma que permite modificar la postura de la cabeza, el tórax, la pelvis y los miembros inferiores. Los distintos segmentos de somier se mueven mediante la utilización de una manivela o eléctricamente. Suele tener ruedas y un sistema de frenado. Se trata de un tipo de cama muy ergonómica y, por ello, la más común en las instituciones sociosanitarias.
- Cama ortopédica o traumatológica: se emplea fundamentalmente en pacientes politraumatizados. Este tipo de cama se compone de un marco que se fija en el cabecero y en el piecero y que cubre toda la cama. Asimismo, está provista de un sistema que facilita la movilización o el pequeño cambio postural del usuario mediante un asa colgante que se denomina «triángulo de Balkan» . Existe también el armazón para el volteo (Foster), que está en desuso por la aparición de nuevas camas tecnológcas.
- Cama libro: Es una variedad de cama articulada que permite la angulación lateral.
- Cama roto-test: Cama que mantiene en un giro contínuo al usuario. Es muy útil para la prevención de úlceras por presión ya que produce una disminución de los puntos de roce en el cuerpo del enfermo.
ACCESORIOS DE LA CAMA LA CAMA
- Barra de tracción: Pende del denominado marco de Balkan y sirve para facilitar la incorporación de enfermos con fracturas de miembros inferiores
- Barandillas su uso es muy común. Se sujetan a los laterales de las camas y se pueden subir y bajar.
- Cuñas posicionadoras: para almohadillar o facilitar determinadas posturas. El objetivo es asegurar una posición adecuada, evitar giros, caídas,.....
- Centinelas de cama: Son almohadillas de polietileno hinchadas con aire o acolchadas y ubicadas a los lados de la cama con la finalidad de prevenir lesiones y caídas.
- Arco metálico, de cama o férula de acero: es un semicilíndrico amplio que se sitúa entre las sabanas bajera y encimera y cuya función es sostener la ropa de la cama, para que no roce la piel.
- Pupitre. Respaldo regulable compuesto por un marco metálico colocado a 45ºC, que ayuda a la persona a adoptar la posición de Fowler.
- Almohada. Facilita a la persona encamada adoptar diferentes posiciones sin resbalarse. Siempre se utilizan varias para facilitar los cambios posturales aunque lo indicado sería utilizar cuñas posicionadoras.
- Soporte para la bolsa de la orina: es un rectángulo metálico, que se cuelga a un lado del marco del somier y en el se sujeta la bolsa que recogerá la orina evitando que la bolsa toque el suelo.
- Empapadores: similares a unas medias sábanas de material parecido al de los absorbentes (pañales de adulto). Su finalidad es proteger la cama de la humedad y de la suciedad. Los más utilizados son de celulosa y desechables.
- Colchón: Actualmente hay una gran variedad. Entre ellos:
- Colchón de muelles: se caracteriza porque en su núcleo se encuentra un bloque de muelles de alambre, cubierto por un elemento aislante sobre el que se deposita una tapicería de fibras de algodón y lana, cada una de ellas expuesta en una de las carillas del colchón. Sus lados superior e inferior se diseñan para ser utilizados de diferente forma en verano e invierno. Este tipo de colchón es uno de los más económicos del mercado.
- Colchón de látex: se caracteriza porque tiende a adaptarse mejor a la morfología de la persona. Es un colchón no tan rígido.
- Colchón de viscoelástica: es el más adecuado para utilizar en personas inmovilizadas. El material que lo constituye permite al cuerpo adaptarse y acoplarse perfectamente, se consigue distribuir la presión uniformemente.
- Colchón de agua: se caracteriza por tener en el núcleo celdas estancas rellenas de agua. Está protegido por un material vinílico y recubierto por una tapicería que aísla, minimiza el ruido del agua ante la movilización e incrementa la percepción de confortabilidad. La percepción térmica de este colchón es mucho más fresca que en cualquiera de los anteriormente descritos.
- Colchón de agua y bolas de poliuretano: no se utilizan mucho hoy en día. Se coloca encima de un colchón normal. La temperatura adecuada es de 30ºC. Las bolas actúan como aislante para evitar la sensación de frio del agua.
- Colchón de espuma: está fabricado con un centro de espuma de poliuretano, recubierto simplemente por una funda de tela aislante. Este tipo de colchones no es recomendable para usuarios que deben permanecer mucho tiempo encamados.
- Colchón de aire, antiescaras o alternating: su diseño es similar al de las colchonetas de playa. Posee unas celdas que se llenan de aire alternando, para así cambiar los puntos de apoyo de la persona.
EJERCICIO: Completa el crucigrama, con los nombres de los tipos de cama.ROPA DE CAMA
La cama deberá hacerse con la ropa apropiada a la estación del año y a lascondiciones ambientales de la propia habitación. Se utilizarán materiales fáciles de lavar, de colores claros y resistentes, con poca probabilidad de producir arrugas y que pesen poco.
La ropa de cama estará compuesta por:
- Cubre colchón: Funda impermeable utilizada para cubrir el colchónprotegiéndolo de la humedad.
- Sábanas bajera y encimera: deberán ser sustituídas cada vez que se ensucien o mojen.
- Entremetida: Sábana que se sitúa bajo la pelvis del usuario y el hule. Es de tamaño inferior a la bajera. Su misión es proteger. También se puede utilizar para desplazar a la persona hacia la cabecera de la cama cuando se ha ido resbalando y reencuentra cerca de los pies de la cama.
- Manta de algodón o lana: No debe estar en contacto con la piel del enfermo
- Funda de almohada Debe ser cambiada al menos diariamente, además de cada vez que sea necesario.
- Colcha o cubrecama: Se coloca cubriendo la manta. Generalmente es blanca.
TÉCNICAS DE REALIZACIÓN DE CAMAS
A la hora de la realización de las camas se debe tener en cuenta:
• Se debe evitar la sacudida de la ropa, tanto la limpia como la sucia, para evitar el movimiento de las partículas de polvo y los posibles microorganismos.
• Se evitará el contacto de ropa sucia con la ropa limpia.
• El arreglo de la cama se realizará por las mañanas, coincidiendo con la higiene del usuario.
• La ropa de la cama se cambiará con cierta frecuencia, según los protocolos de la institución.
EJERCICIO SOBRE LAS CAMAS ADAPTADAS
A. LA CAMA CERRADA
Es toda aquélla que permanece vacía hasta la ocupación de la habitación por un nuevo usuario.
El protocolo de actuación de una cama cerrada es el siguiente:
1. Preparar material: funda de colchón (si se precisa), dos sábanas (bajera y encimera), entremetida, colcha, funda de almohada, mantas (si se precisan), bolsa para la ropa sucia y guantes desechables.
2. Lavar las manos y poner guantes desechables.
3. Colocar la cama en posición horizontal, frenada y a una altura cómoda para la realización.
4. Se retira la colcha y manta y se doblan.
5. Se retira la ropa sucia e introducir en la bolsa de ropa sucia.
6. La sábana bajera se extiende sobre el colchón.
7. Se ajustará por la cabecera de la cama y se finaliza por los pies. La sábana se ajustará en forma mitra, inglete o pico.
8. Posteriormente se ajustan los laterales, garantizando que no queden arrugas ni pliegues.
9. Posteriormente se colocan el empapador y la sábana entremetida a lo ancho de la cama (en ciertos casos podría colocarse primero la sabana entremetida y luego el empapador)
10. Posteriormente se coloca la sábana encimera, dicha sábana sólo se ajusta a los pies formando el ángulo mitra, y los laterales se dejan colgando a ambos lados de la cama. Muy importante que la sábana esté centrada.
11. Luego se colocan la manta y colcha. En la parte de arriba se recubre con un doblez la sábana encimera.
12. A continuación, se colocará la funda de la almohada.
B. EL PROTOCOLO DE ACTUACIÓN DE UNA CAMA OCUPADA
Cama ocupada: cuando el usuario que se encuentre en ella no pueda movilizarse y el recambio de la ropa de cama haya que realizarlo con él en la misma. La realización de la cama se realiza a la vez que se le realiza la higiene.
- Material: funda de colchón (si se necesita), dos sábanas (bajera y encimera), entremetida, colcha, funda de almohada, mantas (en el caso de que se precisen), bolsa para ropa sucia, guantes desechables.
Protocolo:
1. Preparación del material y se dejará sobre una silla en correcto orden.
2. Lavar las manos y colocar guantes desechables.
3. Informar a la persona usuaria y solicitar su colaboración.
4. La cama se coloca en posición horizontal y a una altura adecuada para la persona que va a realizar la cama. Si fuese una habitación compartida para preservar la intimidad del usuario se colocarán biombos….
5. Se retira la colcha y la manta se doblarán y se colocarán en la silla.
6. Si la sabana encimera no está sucia, se utilizará para cubrir a la persona usuaria. Si la sabana estuviese sucia, en este caso utilizaríamos una toalla del baño.
7. Retirar la almohada, dejándola sobre la silla.
8. Se coloca al usuario en posición de decúbito lateral, de forma que quede sujeto por uno de los auxiliares y descanse en un lado de la cama. El otro técnico recogerá la entremetida, el empapador y la sábana bajera desde el lado más lejano de la cama hacia el cuerpo de la persona.
9. Extender la sábana bajera en el lado libre del colchón desde la cabeza a los pies de forma que quede bien centrada. Sujetarla bajo el colchón en la cabeza y los pies y hacer en ambas esquinas el doblez en
forma de mitra. Recoger el resto de sábana limpia enrollándola hacia la persona usuaria, procurando que no queden arrugas.
10. Colocar el empapador y la entremetida en el tercio medio de la cama, fijándolos bajo el colchón. El resto se recoge próximo al cuerpo de la persona.
11. Entre los dos técnicos cambiar de posición a la persona usuaria, girándolo hacia el lado contrario de forma que quede acostado en la otra orilla de la cama ya limpia
12. Un cuidador sujeta a la persona encamada y el otro extiende bien la bajera, el hule o empapador y la entremetida estirándolas para evitar que se formen arrugas.
13. Retirar la ropa sucia e introducirla en la bolsa de sucio.
14. Fijar la ropa en las esquinas mediante mitra en la sabana inferior.
15. Colocar al usuario en decúbito supino, con la cabeza sobre la almohada, en la que se ha puesto un almohadón limpio.
16. Extender la sábana encimera limpia al tiempo que se recoge la sábana sucia que cubría al usuario en sentido longitudinal.
17.Ajustar la ropa bajo el colchón con holgura suficiente para no presionar los pies... Poner después la manta y la colcha, haciendo las esquinas de media
mitra. Adaptar la parte superior de la lencería sobre los hombros del usuario.
18. Ordenar la habitación y retirar la ropa sucia.
19. Quitarse los guantes y lavarse las manos.
Observaciones
- Es importante asegurar la intimidad del usuario; para ello, puede ser necesaria la utilización de biombos si la habitación es compartida, así como el cierre de puertas y ventanas.
- Se garantizarán las condiciones ambientales adecuadas de la estancia, evitando corrientes o enfriamientos. Hay que recordar que no debe mantenerse al usuario destapado.
- Se separarán las sábanas sin sacudir ni airear excesivamente para no hacer evidentes las manchas o la diseminación de partículas o microorganismos.
- Se realizará el cambio de lencería prestando especial atención a la ropa usada, de manera que no manche o contamine la limpia.
- Es necesario mantener en todo momento al usuario cubierto con una sábana o una entremetida.
-
En la siguiente dirección Web puedes ver un video de la realización de la cama ocupada:
Visualiza el siguiente video:
TAREA: Ordena las acciones que aparecen en la tabla, según el orden en el que el o la auxiliar debe realizarlas.
1. Visualiza el siguiente video:Hacer una cama ocupada
2. Ordena las acciones que aparecen en la tabla, según el orden en el que el o la auxiliar debe realizarlas
CUIDADOS DE LA PERSONA USUARIA INCONTINENTE Y/O COLOSTOMIZADO/A
La incontinencia aparece cuando una persona es incapaz de controlar de forma voluntaria la emisión de orina y heces. Son muchas las causas que pueden contribuir a la presencia de trastornos en la eliminación: el envejecimiento fisiológico y sus cambios anatómicos y funcionales, pluripatología, polifarmacia, modificaciones físicas y mentales, y factores ambientales que rodean a la persona incontinente. Es un trastorno en el que hay que prestar especial atención a los cuidados.
CUIDADOS DEL USUARIO CON INCONTINENCIA URINARIA
La incontinencia urinaria es la pérdida involuntaria de orina demostrable objetivamente producida en un momento y lugar no adecuados y que provoca en la persona que la sufre un problema higiénico, social y psíquico, así como una importante limitación de su actividad laboral, educacional, familiar e individual.
El envejecimiento por sí mismo sólo no explica el problema. Se unen también las transformaciones fisiológicas junto con la presencia de otros factores,
como:
- Transformaciones del aparato genitourinario: alteraciones de la vejiga (disminución de capacidad, divertículos, ...), de la uretra (disminución de células, de presión de cierre...), el crecimiento prostático, disminución de células vaginales, fibrosis y debilidad en el suelo
pélvico...
- Transformaciones del aparato locomotor: la movilidad reducida junto con un medio la que dificulte aumentan la probabilidad de padecer dependencia en relación a la eliminación urinaria.
- La hidratación inadecuada: La falta de hidratación hace que una cantidad de líquido insuficiente disminuye la producción de orina en la
vejiga, reduciendo la estimulación nerviosa sensitiva a nivel de la vejiga, cuyo efecto es volver a la persona incontinente.
- La polifarmacología: El número elevado de fármacos predispone a las alteraciones de las funciones urinarias: algunos aumentan la frecuencia y el volumen de la orina (como los diuréticos), otros
disminuyen la sensación de la necesidad de orinar (como los sedantes) etc.
El cuidado
• Recomendarle el mantenimiento de una higiene escrupulosa. Para ello se utilizarán pañales, compresas, sondajes vesicales, colectores peneanos….
• Evitar amonestar al usuario por su incontinencia, genera estrés en el usuario.
• Evitar la ingesta de sustancias que favorezcan la micción.
• Adquirir hábitos miccionales, intentando que orine cada dos horas como máximo.
Dispositivos de ayuda
• Los colectores peneanos: son dispositivos que envuelven el pene desde su base, adhiriéndose a la misma. Su estructura es parecida a la de un preservativo y en su extremo constan de una prolongación tubular para conectar a la bolsa colectora. Los colectores deben cambiarse a diario, y la bolsa se cambiará tantas veces como fuese necesario.
• Los sondajes vesicales: son tubos estériles que se introducen hasta la vejiga y se fijan. Estos tubos se conectan con una bolsa recolectora de orina.
- Ambos sistemas implican que el profesional sociosanitario se encargue de los cuidados de la bolsa de recolección de orina teniendo en cuenta:
- La bolsa no se levanta por encima de la vejiga.
Si el usuario deambula, se puede sujetar la bolsa de orina a su tobillo, ocultándola bajo la ropa. Si el usuario está encamado, se colocará en los bajos de la cama, sin tocar el suelo.
• Los absorbentes para adultos (pañales): para su correcta colocación se deberá elegir el tamaño adecuado. Se deben cambiar cada 3 ó 4 horas.
https://www.youtube.com/watch?v=zKuaj7hzCZUCambio de la bolsa de diuresis
Material: bolsa de orina, gasas estériles, antiséptico, pinza de kocher, batea y guantes desechables.
Procedimiento:
1. Lavar las manos y colocación de guantes.
2. Se explica la técnica a realizar al usuario.
3. Se pinza la sonda con las pinzas
4. Separar la bolsa de la sonda.
5. Quitar el capuchón a la bolsa nueva y conectar
a la sonda.
6. Colocar la bolsa en el soporte del borde de la
cama.
7. Observar la orina y anotar la cantidad y las
incidencias...
https://www.youtube.com/watch?v=e5UdRtEfIFc
Colocación del colector peneano
Material: colector, guantes, bolsa colectora, y material para la higiene genital.
Procedimiento:
1. Lavar las manos y colocación de guantes desechables.
2. Se informa al usuario la técnica a realizar.
3. Realizar la higiene genital
4.Colocar la tira adhesiva alrededor del pene, fijándola con seguridad pero sin limitar el riego sanguíneo.
5.Desenrollar el urocolector, cubriendo la tira adhesiva para que la unión sea hermética.
6.Unir el sistema a una bolsa colectora. Dicha bolsa se puede colgar en el extremo de la cama o se sujeta a la extremidad inferior.
7. Lavar las manos.
TAREA:
1. En la siguiente tabla, añade el nombre de los siguientes dispositivos para incontinencia urinaria, según la imagen a la que pertenecen y explica para qué se utilizan.
1. Visualiza el siguiente video (cambio de absorbente):
2. Ordena las acciones que aparecen en la tabla, según el orden en el que él o la auxiliar debe realizarlas.
1. Visualiza el siguiente video: Cambio bolsa de diuresis)
2. Ordena las acciones que aparecen en la tabla, según el orden en el que él o la auxiliar debe realizarlas.
1. Visualiza el siguiente video (Aplicación colector urinario):
2. Ordena las acciones que aparecen en la tabla, según el orden en el que él o la auxiliar debe realizarlas.
CUIDADOS DEL USUARIO CON INCONTINENCIA FECAL
La incontinencia fecal es la incapacidad para controlar la salida del gas y las heces por el ano. Se produce ante la incapacidad de controlar el estímulo
fecal, lo que causa la emisión involuntaria de las heces. Los dispositivos utilizados son dispositivos absorbentes.
Una persona ostomizada es aquella que ha sido objeto de una intervención quirúrgica para realizar una apertura artificial del intestino delgado o grueso
a la pared abdominal (estoma) . Puede ser temporal o permanente.
En estos casos el usuario suele llevar una bolsa adherida a la piel para favorecer la recogida de las eliminaciones. El cambio de bolsa se realizará
tantas veces sea necesario y el aseo y la higiene de la piel para prevenir lesiones se realizará con agua y jabón neutro.
Existen diferentes tipos de bolsas de colostomía: tipos de bolsas de colostomía: tipos de bolsas de colostomía:
• Bolsas de una pieza:
o Bolsa cerrada de una pieza
o Bolsa abierta de una pieza
• Bolsas de dos piezas:
o Bolsa cerrada
o Bolsa abierta
Las bolsas abiertas tanto de una pieza, como de dos piezas permiten el vaciado de las deposiciones sin necesidad de despegar la bolsa de la piel.
Protocolo de cambio de bolsa de colostomía
1. Informar al usuario de la técnica a realizar.
2. Preparar el material. Lavar las manos y poner guantes desechables.
3. Retirar la bolsa sucia, despegando desde el borde superior al borde inferior, sujetando la piel con las manos.
4. Lavar la zona con agua templada y jabón neutro, observando el estado del estoma (color, diámetro, aspecto…).El estoma se limpiará desde la parte
interior a la exterior.
5. Secar cuidadosamente la zona, e hidratar la piel con crema hidratante.
6. Colocar la bolsa nueva, pegando desde la parte inferior a la parte posterior del estoma.
7. Colocar al usuario en una posición cómoda,
8. Posteriormente recoger el material y lavarse las manos.
TAREA:1. Visualiza el siguiente video: “Cuidados de colostomía
2. Ordena las acciones que aparecen en la tabla, según el orden en el que él o la auxiliar debe realizarlas.
PREVENCIÓN Y CONTROL DE INFECCIONES
En el cuidado de las personas dependientes se deben tomar medidas para evitar la diseminación de las enfermedades infecciosas. Esas medidas son parte del control de las infecciones.
Lavarse las manos correctamente es la forma más eficaz para prevenir que la propagación ocurra.
Otras medidas que deben y pueden tomarse incluyen:
• Cubrirse la boca al toser o estornudar.
• Mantener sus vacunas al día.
• Usar guantes, mascarillas y ropas protectoras.
•Tener dispuestos pañuelos desechables y limpiadores de manos.
• Medidas de aislamiento: por un lado, proteger a los usuarios con riesgo elevado; por otro, prevenir que los usuarios infectados transmitan la infección a las personas con quienes conviven.
CUIDADOS POSTMORTEM. FINALIDAD Y PREPARACIÓN DEL CADÁVER.
La muerte es el cese total y definitivo de todas las funciones vitales del organismo humano. Recibe distintos nombres: fallecimiento, exitus, defunción, deceso, óbito.
El amortajamiento es la preparación del cadáver a través de algunos cuidados
técnicos.
Material necesario: Mortaja o sudario para envolver el cuerpo; Vendas para atar las muñecas y tobillos, esparadrapo; bata ,mascarilla, recipiente con agua y jabón para lavar todo el cuerpo; esponja; guantes, para realizar la técnica del lavado; toalla para secar después de lavar el cuerpo; material para curas; algodón; jeringas de 10 c.c.; pinzas; tijeras; bolígrafo y etiqueta para identificar el cadáver.
Protocolo:
• Verificar y confirmar el éxitus en el parte médico. Se deberá colaborar con la enfermera responsable durante todo el proceso.
• Solicitar a la familia que abandone la habitación mientras realizamos el amortajamiento, ayudarles en todo lo necesario en esos difíciles momentos;
• Trasladar a la persona usuaria que comparte la habitación con el fallecido (si lo hubiera) a otra habitación o, en su defecto, aislarlo mediante un biombo o cortina;
• Lavarnos las manos y colocarnos guantes de un solo uso;
• Preparar todo el material necesario y trasladarlo a la habitación del
fallecido;
• Dejar el cuerpo en decúbito supino colocando la cama en posición horizontal si estaba levantada y se le deja una almohada;
• Desconectar y retirar catéteres, drenajes, etc. que llevara el fallecido;
• Realizar la higiene completa del fallecido. Lavarle la cara y afeitarle si hace falta, limpiarle las secreciones y peinarle;
• Colocar en un carrito el material para curas y ayudar a la enfermera a taponar las salidas de sangre u otras secreciones, si las hay, y a colocar el apósito perineal tras un taponamiento rectal y vaginal si se
precisaran;
• Estirar las extremidades inferiores y colocar los brazos a lo largo del cuerpo. El cadáver debe quedar alineado;
• Cerrarle los ojos bajando los párpados superiores tirando levemente de las pestañas. Colocarle la dentadura si se le había quitado al enfermo moribundo, y cerrarle la boca;
• Sujetar la mandíbula del cadáver con un vendaje alrededor de la cabeza;
• Entregar a la enfermera los objetos de valor retirados del fallecido (para su posterior entrega a los familiares) y ponerle una bata mortuoria o sudario. Si la familia lo desea, se facilitará que puedan vestir con sus ropas al cadáver;
• Sujetar los tobillos y las muñecas juntas con una venda o esparadrapo.
• Cubrirle por completo con una sábana y ponerle la etiqueta de identificación: identificar al cadáver con nombre, fecha, hora y unidad de procedencia;
• Antes del traslado por los Celadores, asegurarse de que las puertas de las demás habitaciones están cerradas y de que no circulan otras personas por los pasillos;
• Notificar el éxitus a los servicios que corresponda: Farmacia, Admisión, Cocina, etc.
• Recoger y limpiar la habitación, después avisar para su desinfección;
• NOTA: Los fallecidos por causa de ciertas enfermedades contagiosas deben ser amortajados de forma especial.
TAREA REPASO
1. Visualiza el siguiente video: La mortaja
2. Ordena las acciones que aparecen en la tabla, según el orden en el que él o la auxiliar debe realizarlas.
TÉCNICAS DE LIMPEZA Y CONSERVACIÓN DE PRÓTESIS DENTALES.
.png)












































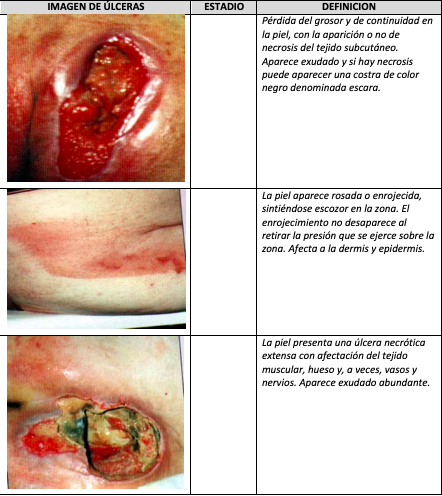































Comentarios
Publicar un comentario